お知らせ
[緊急寄稿]さらばシャント,されどシャント─患者視点からの透析療法(高橋公太)

たかはし こうた●1948年生。新潟大学医学部卒業後,東京女子医科大学を経て,95年新潟大学医学部泌尿器科教授。2010年新潟大学医歯学総合病院総括副院長,日本臨床腎移植学会理事長,日本臓器移植ネットワーク理事などを歴任,ABO血液型不適合腎移植を日本で初めて成功,2012年度日本医師会医学賞,文部科学大臣2014年度科学技術賞を受賞した

Point
透析療法導入の平均年齢が71歳となった今日,バスキュラーアクセスの治療手段のひとつである“長期留置型透析用カテーテル”の有用性を再考した
このカテーテルを用いる血液透析療法は,内シャントに比べて心負荷が少ない。また,透析困難症を起こす低血圧症や末梢血管が荒廃した患者にも有用である
この治療手段は,穿刺や止血操作が必要ないので,疼痛や止血時間もない。さらに,透析中も両手を自由に使うことができるなど,利点が多い。
1. 「人生100年」を迎えた,長寿社会のわが国
末期腎不全の有効な治療手段として腎移植と透析療法があり,後者は血液透析と腹膜透析にわけられる。腎移植は根治的で理想的な治療であるが,わが国では献腎移植が極端に少ないため,9割以上の患者が対症療法である血液透析に甘んじている1)~3)。
「終わりよければすべてよし」ということわざがあるように,“人生の締めくくりは,安らかに死んでいきたい”と誰しも思っている。しかし,人生100年という長寿社会を迎えたわが国において,どれくらいの人々がその願いを叶えられるのかは疑問である。臨終をむかえる半数以上の人は,様々な原因によって引き起こされる辛い疼痛に耐え続け,亡くなった時点でようやくそれから解放される。
では,血液透析患者はどうであろうか。週3回,亡くなるまで繰り返される,太い針による内シャントの穿刺時の疼痛に耐え続けなければならない。いくら局所麻酔薬を塗布したとしても,一過性である。そしてその治療時間は1回当たり約4時間。その間ただひたすら腕から針が抜けないように耐え忍ばなければならない。それは,想像を絶するほどの精神的苦痛であり,また透析中には腕の筋肉が硬直して痛くなる。
今日,わが国の透析導入の平均年齢が71歳となっていることも考慮に入れれば,血液透析患者は終末の人生を穿刺痛とともに過ごすことになる。それでは,この穿刺痛から逃れる方法はないだろうか。その選択肢のひとつとして腎移植や連続携行式腹膜透析(continuous ambulatory peritoneal dialysis:CAPD)の治療手段もあるが,あえて血液透析を選択するのであれば,生体適合性が良くなった「長期留置型透析用カテーテル」による透析も考える価値がある4)。
しかし,シャントに携わっている外科医に,このカテーテルを利用した透析治療について意見を求めると,開口一番,内シャントの利便性とカテーテルの欠点を挙げて,「内シャントがそのような治療手段に置き換わることはない」と断言する。はたしてそうであろうか。そこで,内シャントの功罪を考えてみた。
2. バスキュラーアクセスの手法とその歴史
まずバスキュラーアクセスの手法と,その歴史について紐解いてみたい。
(1)バスキュラーアクセスの手法:外シャントと内シャント
わが国では現在,約34万人の患者が血液透析療法を受けている。健康診断の一般採血では,細い針(21~23ゲージ)で静脈から血液を採取しても,1分間にたかだか数十ccしか採血できない。しかし,血液透析では持続的に1分間に150~300ccの血液を浄化する必要性があるため,透析療法の黎明期から,その手技が模索されてきた。そして,動脈と静脈の血圧の落差を利用して,この間に人工物であるカニューレをそれぞれの血管の内腔に挿入して途中で結合する「外シャント」と呼ばれる方法が生まれた(図1a)。
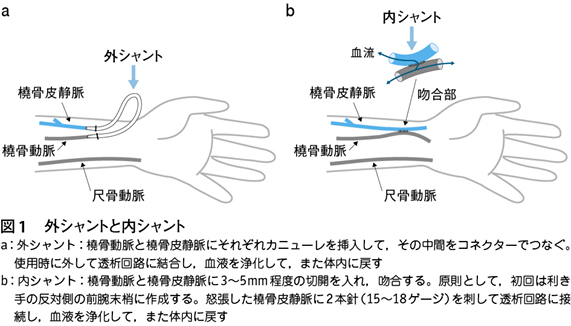
一方,末梢の動静脈に数ミリの切開を入れて吻合することにより,血液は圧の高い動脈から圧の低い静脈に流れて十分な血流を確保できる,「内シャント」と呼ばれる方法も生まれた(図1b)。
透析時,外シャントでは結合部をはずして,動脈から血液を取りだし,ダイアライザーと呼ばれている透析装置で血液を浄化し,静脈に挿入したカニューレに再び戻す。
内シャントでは,血液が動脈から静脈に流れるので,術後しばらく経過すると,表在の静脈が自然と怒張してくる。そこに2本の太い針(15~18ゲージ)を刺して,動脈側の一方から血液を採取し,ダイアライザーで浄化したのち,静脈に戻す。
透析療法はあくまで対症療法にすぎないため,血液透析では一般に1回平均約4時間,週3回,患者が亡くなるまで実施する。透析時には,ダイアライザーなどの回路内で血液が凝固しないように抗凝固薬を使用する。また,針が太いため,透析終了後,止血には10数分の時間を要する。
(2)バスキュラーアクセスの歴史
維持血液透析が可能になったのは,1960年にScribnerが外シャントを考案したことによる,と言っても過言ではない。しかし,現在のカテーテルの材質に比べて,生体適合性,特に抗血栓性が劣っていたため,回路内に血栓がしばしば形成され,そのたびに血栓除去をしなければならなかった。あくまでも異物であるカニューレは感染を受けやすく,また時間の経過とともにカニューレが血管から脱落するなどのトラブルも起こった。
そして,外シャントを使用した場合,貴重な動静脈が閉塞,荒廃してしまう。そのため,BresciaとCiminoらが考案した長持ちする内シャントに置き換えられ,現在では外シャントは完全に姿を消した。以降,至適透析には,内シャントは欠かせないものとなった。
しかし近年は,社会構造の変化や,患者から求められる日常生活動作(activities of daily living:ADL)や生活の質(quality of life:QOL)を向上させるためには,内シャントには限界があり,その不動の地位も揺らぎ始めているのではないだろうか。
3. 内シャントの長所と短所
(1)長所と適応
内シャントの長所は,何といっても長期間にわたって安定した血流量が確保できる点である。最近では,そのおかげで,透析歴50年以上の患者もみられるようになっている2)。
腎移植やCAPDを受ける機会や予定がなく,今後,長期の血液透析療法が必要とされる末期腎不全患者は,内シャントの適応になる。
しかし,内シャントは血液透析にとって“諸刃の剣”で,下記のような短所も多い。
(2)短所
①穿刺時における疼痛
疼痛に関しては,日本サイコネフロロジー学会で検討した,患者と医療従事者の心理社会的問題にスポットを当てたい。
血液透析を開始する直前に,患者から「一発で刺して下さいね」とせかされると,人によっては緊張で手が震え,刺し損なうことがある。患者は「疼痛のあまり,恐怖と怒り」が収まらず,その医療従事者を無能な人と評価し,場合によっては人間性までも否定してしまう5)。
また,高齢で認知症がかなり進んでいて,普段は物静かで我慢強い患者においても,穿刺時に「痛いよう,やめてくれ」と悲痛な叫びを発する。
これらの光景は,日本全国のどこの透析施設でも日常茶飯事でみられる。穿刺がきっかけで,患者と医療従事者の信頼関係が崩れてしまうようになり,そのまま放置しておくと,様々なクレームやトラブルに発展してしまう。
このように,内シャントにおける穿刺手技は,患者と医療従事者の双方にとって,大きなストレスである。なお最近では,刺しづらい血管には,その内腔が可視化できる高価な超音波装置を使用する場合もある。
②過剰血流量と心負荷
筆者が学生時代,外科の講義で以下のような症例を聞かされた。「太平洋戦争下,大腿部に銃創を負った兵士が,やっとの思いで日本本土に引き揚げてきた。しかし,その銃創が原因で大腿動静脈間にシャントができた。その結果,心拍出量が日ごとに増加し,高拍出性心不全をきたし,2年後に死亡した」
また,透析療法が黎明期を脱した頃,今日では考えられないが,わが国をはじめ先進諸国では,腎不全以外の疾患,精神疾患や皮膚疾患に対して病因物質を取り除くという目的で,血液透析が施行されていた。そのとき,前腕に通常の内シャントを作成しても,腎機能が正常で貧血や凝固能が低下していないため,血流再開後,直ちに自然閉鎖する症例が多かった。それを防ぐためには,術直後,抗凝固薬ヘパリンを全身投与しなければならなかった。
かくも本来,健常人には解剖学的,生理学的にシャントは存在しない。シャントが開存していること自体が異常で,血液透析の治療手段として必要であるとはいえ,それがやがて様々な病態を発症させるきっかけになることを,忘れてはならない。
過剰血流量とは,還流血液量が増加し,循環動態の許容範囲を超えた場合を指すが,さらに血流そのものによる力学や圧力も生体に何らかの影響を与える。
たとえば,内シャントの血流量が多くなると,血流の層流・乱流音や振動が耳障りになって,不安や恐怖を感じ,安眠できないこともある。楽器を演奏するときも,シャント側の腕をかばうため力が入らないので,うまく弾けない。透析療法中は片手しか使えないので,本は読めないし,スマホも操作できない。仕方がないので,頭上にあるテレビを見るか,眠るしかない。このように,ADLやQOLの低下を訴える患者も少なからずいる。診療行為の忙しさに気をとられてしまい,これらの訴えに真摯に耳を傾け対応している医療従事者がどれほどいるだろうか。おそらく「透析患者は透析中によく眠る」と思って,その理由にすら気づいていない医療従事者が大半と思われる。
シャント流量(Flow)が1500mL/分以上,Flow/心拍出量(CO)が30%以上の過剰血流の状態が長く続くと,高拍出性心不全,スチール症候群(シャントより末梢の循環不全),静脈高血圧症(シャントより末梢の静脈圧が高くなり,血の戻りが悪くなる。進行すると疼痛,しもやけ症状がみられる),および不整脈などが発生しやすくなる。その際には,Flowを抑制,場合によっては閉鎖して新しいアクセスを作成しなければならない。透析患者は,程度の差こそあれ,もともと心疾患や貧血をかかえている。さらに,これらの負荷がかかれば悪循環となり,余命は短くなる。事実,透析患者の死因の第1位は心血管疾患で,全体の32%を占める6)。
③内シャント手術,グラフト移植,およびPTAなどの手技
内シャント手術,グラフト移植,および経皮的血管拡張術(percutaneous transluminal angioplasty:PTA)の処置は血液透析には欠かせない手技であり,我々外科医にとっては日常の治療である。一方,腎不全の患者にとっては重大な出来事なのだが,「血液透析には必要な手段」と言われれば,諦めて手術を受けざるをえない。細かい手技で手術野が狭いので,ほとんどが覚醒下に局所麻酔で実施される。
「1回,内シャントを作成すれば,そのまま生涯使える」と一般の人は考えていると思うが,透析療法が長くなれば,内腔が狭くなっていき,狭窄や閉塞が起きるため,PTAの適応になる。PTAは一般に“風船療法”と呼ばれ,カテーテルの先についた風船に圧力をかけてふくらませ,狭くなった血管の内腔を無理やり押し広げる手技で,かなりの疼痛を伴う。
内シャントの手術はPTAに比べて難易度が高く,時間もかかる。しかし,PTAと,内シャントの保険点数がまったく同じである。ぜひとも是正して頂きたい。内シャントを上手に作成して,PTAを繰り返すことを極力避けるのが原則である。
経済効率の良いPTAを専門にして,シャント流量が心機能に与える影響なども評価せず,PTAの数をこなしている施設も散見される。PTA実施前に心機能の評価をするなど,何らかの条件をつけなければ,「悪貨は良貨を駆逐する」ような状況に陥ることになるのではないか。そしてその結果は,保険点数の低下につながる。
また,患者自身の血管が荒廃していて使えない場合は,人工血管(グラフト)移植の適応になる。これも,皮下にかなりの長さのトンネルを掘るため,局所麻酔下に実施されるとはいえ,かなりの痛みを伴う。
なお,これらの手術手技で透析患者自身には経済的負担はないが,かなりの経費がかかっている。
④美容上の問題
透析患者は美容上の悩みを抱えていることも多い。筆者の経験を2例挙げる。
透析歴10年以上の移植患者であるご婦人がふらつくというので,その状態を把握するために,診察室の隅から隅まで歩いて頂いたとき,両腕のシャントの穿刺の傷跡が生々しかったので,うっかりそちらに気をとられてしまった。考えてみると,シャントの手術もさることながら,血液透析を10年も継続していると,通算数千回の穿刺が実施されたことになる。
また,若い女性透析患者が地下鉄に乗っていたところ,その腕を見たご老人が近寄ってきて,「まだ若いのだから,そんなにシャブ(麻薬)をやっていると,身体を壊すよ」と言ったという。女性は強いショックを受け,一瞬,言葉を返せず,それ以後,引っ込み思案になり,夏でさえ外出するときは必ず長袖を着るようになったということを,診察時に告白された。
このように,透析患者の悩みは予想以上に多岐にわたっているということを,理解して頂きたい。
4. 社会構造の変遷と多様化
血液透析は, 1972年に自立支援医療制度の中で更生医療として認められ,患者の経済的負担がほとんどなくなった。そのため,これ以降,透析患者数は右肩上りで増加した。現在では,透析患者数は35万人弱(血液透析患者約34万人,CAPD患者約1万人)に達しているが,その増加速度は鈍化している2)。これは,わが国の総人口の減少,長期透析患者の増加,高齢化に伴う死亡者数の増加が関与しており,今後,患者数は急速に減少することが予想される。
透析導入平均年齢も筆者が透析療法を始めた40数年前は38歳であったが,現在では71歳である。健常人でもその年齢からの平均余命は,男女差はあるものの,長く見積もっても約20年である。透析患者の平均余命は健常人の1/2以下であるので,71歳で透析が導入された患者は80歳前後でその生涯を終えることとなる。この残されたかけがえのない10年をいかに快適に過ごすか。国民病である腎不全に対して,医療従事者は真剣に取り組まなければならない。
末期腎不全の3つの治療法を患者にインフォームド・ディシジョン・メーキングをして,その中から血液透析を選んだ場合,次は,どのバスキュラーアクセスを選択するかということになる。それぞれのアクセスの長所と短所を十分に患者に説明して選択してもらうことになるが,筆者は高齢者には疼痛や心機能に負荷の少ない長期留置型透析用カテーテルを第一の適応に挙げてもよいのではないかと考えている。
5. 長期留置型透析用カテーテルの手法とその特徴
(1)長期留置型透析用カテーテルの手法
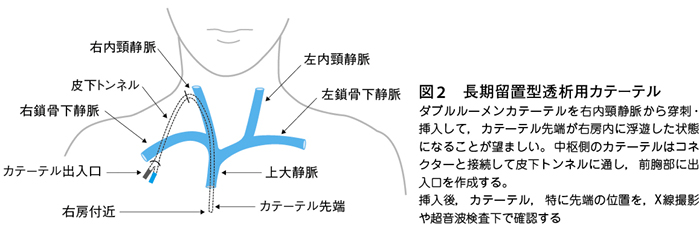
1960年代に英国のShaldonは採血と返血の二重のルートが一体化したダブルルーメンカテーテルを考案し,これを大腿静脈に挿入して,緊急透析を実施した(なお,これは短期留置型であった)。大腿部にカテーテルが挿入されているため,患者は歩行することが難しく,また感染症の発生率も高かった。
その後,材質の改良がなされ,生体適合性,とりわけ抗血栓性の優れたカテーテルが開発された。現在では,これを右内頸静脈から挿入して固定し,維持透析療法のアクセスとして利用している。右内頸静脈を穿刺の第一選択にする理由は,ある一定量の血液を採取して返血するためにはカテーテルの先端が右房内に浮遊した状態になるまで到達させる必要があり,解剖学的に右内頸静脈からの穿刺は直線的に最短距離で結べるからである。これが結果的に,血栓形成や感染の予防になる。右内頸静脈が使用できない場合は,左内頸静脈や鎖骨下静脈,大腿静脈が次の適応になるが,右内頸静脈に比べて解剖学的にカテーテルが屈曲しやすく,感染も受けやすくなる(図2)。
(2)長所と適応
長期留置型透析用カテーテル療法の長所は,透析開始時に透析回路との結合はコネクターの結合のみで済むため内シャントを使用する場合と異なり,穿刺の必要がなく,疼痛もなく,短時間で済むことである。透析中も,両手を自由に動かせて使えるし,終了時の止血操作もない。内シャントでは十分な血流量が採れない低血圧症や高度心不全の患者にも適応となる。
また,長期留置型は,穿刺に比べて,出血の危険も回避できるので,在宅血液透析を希望する患者にとってもメリットとなる。なお,血液透析全体において在宅透析の占める割合は0.2%と,先進諸国と比べるときわめて少ない。さらに,注意欠如・多動性障害で腕を静止できない患者にとっても福音となる。
透析患者数は今後減少傾向に向かうことを前述したが,ゆえに今後は,患者のニーズに応え,安全性や質の高い透析施設に,患者は自然と集まると考えられる。そのニーズのひとつが,「心臓にやさしく,痛みの少ない透析」である。時代の変遷により社会構造が様変わりし,我々医師が対象としている患者層も変わっている。その中で,ただマンネリ化した日常診療を繰り返していると,気づいたときには,患者から見放されてしまう。全国に約4500箇所の透析施設があるが,2022年度の診療報酬改定でも透析療法本体の保険点数が下がり,透析施設は運営の危機に立たされている。今後,透析患者のニーズに応えられない施設は,自然に淘汰されていくと思われる。しかし,長期留置型透析用カテーテルならば,「心臓にやさしく,痛みの少ない透析」という患者のニーズに応えることができるのではないだろうか。
(3)短所
長期留置型の短所は,いくらカテーテルの生体適合性が改善されたとはいえ,異物であることに変わりはないため,血栓を形成しやすいことである。したがって使用しないときは,コネクター部分の空間にヘパリンなどの抗凝固薬を注入しておく。さらに感染予防のため,回路と結合する直前に,入念に消毒する。
また,カテーテル先端部の位置が微妙にずれていたり,内腔が狭窄・屈曲したりすることなどが原因で,脱血不良や返血圧が上昇するときは,透析効率が低下することがある。
カテーテルが右頸部から穿刺,挿入され,コネクターを介して皮下トンネルを通リ,右前胸部に出入口が設置されるので,初めはカテーテルに対して違和感やわずらわしさを覚える患者もいる。しかし,知らず知らずのうちに精神的に一体化し,気にならなくなるという。入浴やシャワーを浴びるときは,簡単な防水カバーを取りつければよい。
おわりに
筆者の恩師である東京女子医科大学名誉教授の故・太田和夫先生は,患者から「シャントの神様」と慕われ,バスキュラーアクセスを主なライフワークとして透析療法に多大な貢献をなされた。遠方からシャントトラブル(シャントラ)で来院する患者に対して,たとえ夜遅くになったとしても,待ち受けて手術をなさった。筆者は太田先生の最初の研修医であったこともあり,その手術の助手をさせて頂く機会が多かった。
ある日,先生はうれしそうに「『さらばシャントラ』という本を書いたよ」とおっしゃって,その直筆の原稿を見せてくださった。今回,筆者は直弟子として,その遺志を継ぎ,その究極の目的を達成するため,シャントレスのバスキュラーアクセスをめざして,本稿「さらばシャント,されどシャント」を書かせて頂いた。
読者の皆様,特に若い医師の諸君,“内シャントは,透析療法にとって必須の治療手段”であるという既成概念にとらわれないで,透析療法全般の見直しをしてもらいたい。
【文献】
1)高橋公太, 編:腎移植のすべて. メジカルビュー社, 2009.
2)花房規男, 他:透析会誌. 2022;55(12):665-723.
3)太田和夫:人工腎臓の実際. 第1版. 南江堂, 1974.
4)久木田 和丘, 他:日透析医学会誌. 2011;44(9):855-937.
5)百瀬昭志, 他:腎と透析 93巻別冊アクセス2022. 2022;109-10.
6)平方秀樹, 他:日透析医学会誌. 2011;44(5):337-425.