お知らせ
[緊急寄稿]新型コロナとインフルエンザの同時流行対策の提言(菅谷憲夫)

1. 新型コロナ対策
1 日本は未だ集団免疫がない
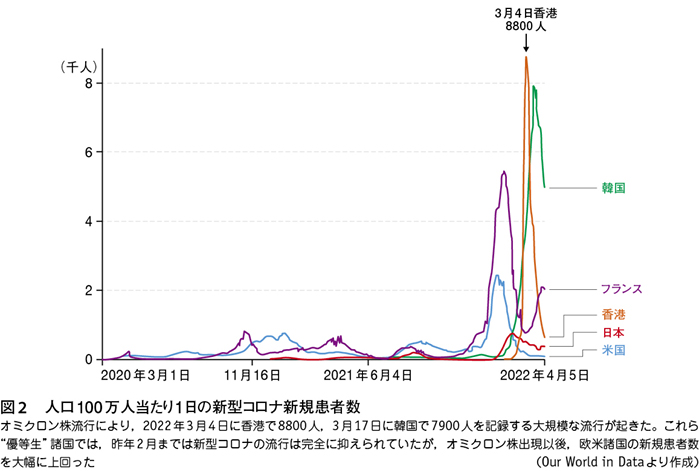
新型コロナウイルスが出現して以来,厳しい出入国制限,検疫,マスク着用の義務などを実施してきた韓国,オーストラリア,香港,日本などは,新型コロナの患者数が,欧米に比べて格段に少なく,世界の“優等生”とされてきた。ところが,昨年の初頭,オミクロン株流行が始まってから,軒並み大規模な感染拡大が起き(図1),新規患者数で欧米を上回るという事態となった。人口100万人当たりの1日の新規患者数は,昨年3月4日に香港で8800人となり,2020年の新型コロナ出現以来,1日の患者数としては世界最高を記録した(図2)。香港の新規患者数を日本の総人口,1億2500万人に換算すると,1日に110万人という大変な人数の患者が発生したことになる。
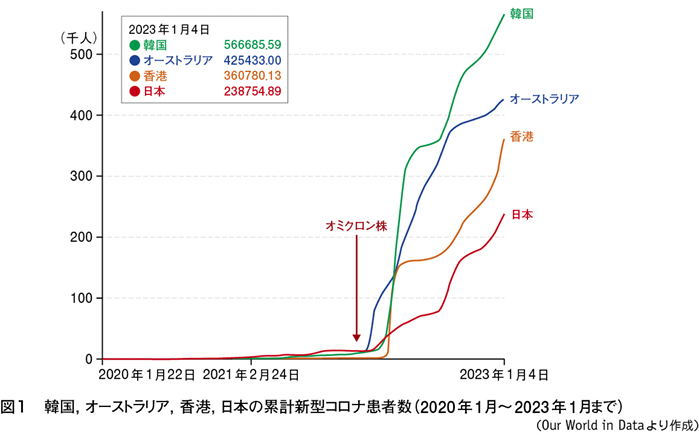

韓国,オーストラリア,香港,日本などは,現在も患者数が増加中で,本年1月4日時点で,それぞれ人口の56.6%,42.5%,36.0%,23.8%となっている(図1)。欧米では,集団免疫のレベルである国民の80%以上が感染し,一応,安全と考えられるウィズ・コロナ状態となっているが,日本は1月4日時点で23.8%の感染率なので,欧米レベルの80%になるには,これから7025万人(総人口1億2500万人の56.2%)が感染することになる。日本の新型コロナ対策の目標は,入院や死亡を抑えて,いかに人口の70〜80%と考えられる集団免疫レベルに到達するかである。
2 新型コロナ抗体保有率,イングランド81%,日本26.5%
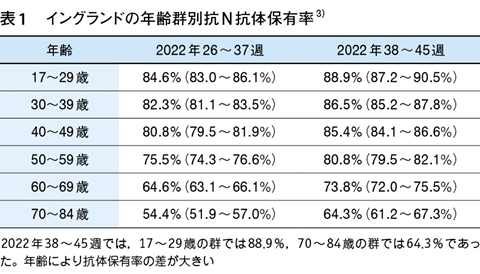
欧米諸国では,患者数の全数把握は中止しているので,患者数の比較は血中の抗ヌクレオカプシド(N)抗体保有率で比較するのが適切である1)。日本の患者数が少ないことは抗体調査からも明らかで,厚生労働省が昨年11月に実施した新型コロナウイルス抗体調査によると,抗N抗体を保有する人の割合は,全国平均で26.5%にすぎず,特に60〜69歳の高齢者では,16.5%であった2)。一方,英国イングランドの抗N抗体の保有率をみると,日本と同じ昨年11月時点で人口の81%が抗体保有,つまり,感染していた3)。日本に比べ,3倍の差がある。イングランドの年齢群別のデータを見ると(表1),17〜29歳の青年層は既に,88.9%と高率に抗体を保有しているが,70〜84歳の高齢者の抗体保有率は64.3%と低かった。すなわち,国民の81%が感染しても,高齢者は依然として,ワクチン接種,マスク着用などの感染予防は必要なことがわかる。
3 “オミクロン株は軽症”は誤解か? 4)
日本では,オミクロン株の感染症は,デルタ株の感染症に比べて軽症という考えが定説となっている。しかし,本当に“オミクロン株の感染が軽症か”については疑問がある5)。mRNAワクチン接種率が向上し,加えて自然感染による免疫保持者が増加したため,重症化防止効果が出ているので,患者数増加に比べて重症者が少なく,軽症化したように見えるという意見も根強い。その根拠は,“世界の優等生”の代表であった香港で,オミクロン株が激しい流行を起こし,ワクチン接種を受けていない高齢者を中心に,多数の死亡者が発生したからである(図3)。
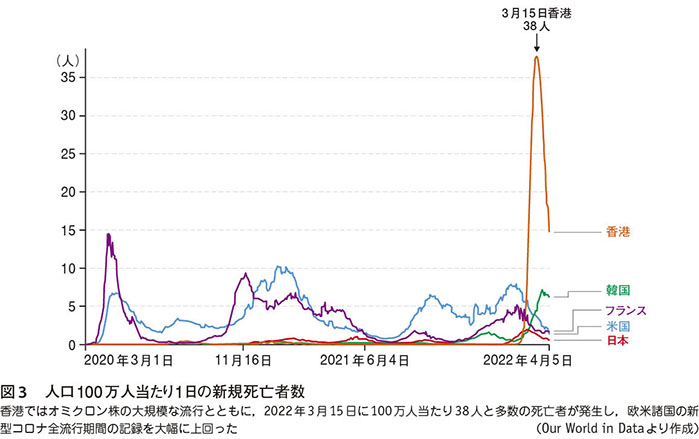
香港でオミクロン株の流行時に死亡者数も激増した事実は深刻である。人口100万人当たりの1日の死亡者数が,3月15日に38人となった。これは,新型コロナ全流行期間で世界最高と考えられ,日本の総人口に換算すると,1日に4750人となり,驚くべき死亡者数であった。その原因は,ワクチン接種を受けていない高齢者が多数死亡したためとされてきたが,香港で使われた中国製の不活化ワクチンの効果が,ファイザーやモデルナのmRNAワクチンに比べて低いという疑問も当時からあった。それは,香港と同様に感染者が激増した韓国では,死亡者数に大きな変化がなく,韓国と香港の死亡者数の差は,ワクチン(韓国のmRNAワクチンと香港の不活化ワクチン)の重症化防止効果の差とも考えられたからである(図2,3)。
筆者は,免疫のない状態で感染すれば,オミクロン株もデルタ株と同様の激しい症状を呈すると考えている。日本では, “オミクロン株は軽症”という認識が拡散し,社会を新型コロナ以前の日常に戻すことを強調し,ワクチン接種をはじめとして,感染対策が軽視される傾向があることが懸念される。
現在,中国本土でオミクロン株が爆発的に流行しているが,これは,ゼロ・コロナ政策により,ほとんどの人が自然感染による免疫を獲得していない上,中国製ワクチンの効果が低い影響と思われる。中国製ワクチンは,新型コロナ発生当初の武漢株を基にした不活化ワクチンであり,変異を重ねた現在のオミクロン株に対しては,重症化防止効果は大幅に低下しているものと推測される。中国のオミクロン株流行による死亡者数は闇に包まれているが,香港では人口100万人当たりの1日の死亡者数が38人に達したことを考えると,中国の死亡者数は,人口14億人に換算すると,1日に5万人以上に達する可能性がある。それが続けば,すぐに100万人以上の死亡となる。
最近,日本の死亡者数は累計で6万人を超えたが,1日の100万人当たりの死亡者数は,世界的に見ても,最多の部類に入る状況となっている。日本は,集団免疫レベルに到達するまでに,入院や死亡を抑えて,いかにソフト・ランディングさせるかを真剣に考える時期に来ている。
4 日本の新型コロナ対策の問題点
欧米諸国は,高齢者は除いて多くの国民が新型コロナに感染し,結果として一定の集団免疫を獲得して,現在は感染者,死亡者数の増加は,緩やかとなっている。国民の23.8〜26.5%しか感染していない日本は,欧米諸国と同じように,日常生活の制限や出入国制限を撤廃すれば,死亡者数の急激な増加に直面する可能性が高い。
日本が,安全なウィズ・コロナの社会に向かうには,ブースター接種を繰り返し,さらに国民全体の高い接種率を目指すのが確実である。一部では,若い人は罹患しても軽症だからワクチン接種の必要はないという意見もあるが,ワクチン接種は周囲に感染を広げないためにも重要である。
ワクチン接種により国民全体の免疫を高めた上で,高齢者とハイリスク患者には,ニルマトレルビル・リトナビル(パキロビッド®),モルヌピラビル(ラゲブリオ®),エンシトレルビル(ゾコーバ®)などの経口抗ウイルス薬を用いた早期治療を確立すべきである。そうすれば,新型コロナの感染拡大はやむを得ない,あるいは集団免疫を考えると必要なこととしても,入院例,死亡例の急激な増加に直面することなく,多くの日本国民は感染から回復して,集団免疫を獲得することになる。日本がソフト・ランディングするには,経口抗ウイルス薬の普及が必要である6)。
米国政府は,高齢者やハイリスク患者には,パキロビッド®で治療することを積極的に勧奨している。米国疾病予防管理センターの報告では,診断後5日以内のハイリスク成人患者の調査で,パキロビッド®投与により51%という高い入院防止効果が報告され7),妊婦での安全性も確認された8)。
経口抗ウイルス薬は,高齢者や基礎疾患を有するハイリスク患者に適応があるが,投与条件は発症5日以内で,しかも軽症〜中等症である。日本では,重症例に使うような誤解があるが,インフルエンザのノイラミニダーゼ阻害薬と同様,発症早期の軽症例に使用する薬である。最近,ゾコーバ®が緊急承認され期待されるが,新型コロナ治療薬の評価で最も重要な,入院と死亡の防止効果が証明されていない。また,相互作用がある薬剤が多数存在し,さらにラゲブリオ®と同様,催奇形性が報告され,妊婦,授乳婦には禁忌である。
2. インフルエンザ対策
1 欧米では昨シーズンから流行
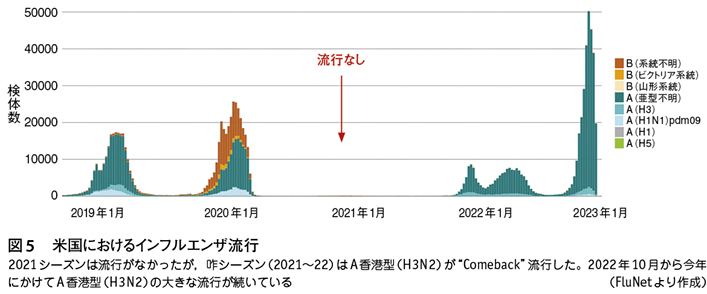
新型コロナ出現後の初シーズン(2020~21年)は,日本のみならず,世界各国でもインフルエンザ流行はなかった。しかし,日本では報道されなかったが,2度目のシーズン(2021~22年)は,欧米ではインフルエンザが流行した。米国では,2021年末からインフルエンザが増加し,“The Flu Makes an Unwelcome Comeback as Omicron Surges(オミクロン株急増と同時に,インフルエンザが歓迎されない復帰を果たす)” と報道された。欧米諸国の流行は,A香港型(H3N2)インフルエンザによるものであった。
2 オーストラリアの流行ではワクチンが有効だった
オーストラリアでは,咋年5〜8月にかけて3年振りのA香港型(H3N2)の比較的に大きな流行があった9)10)(図4)。22万5532人の患者報告があり,死亡例は308人で,死亡(致死)率は0.14%(308/22万5532)であった。オーストラリアでの5年平均死亡率0.37%に比べて,意外にもインフルエンザの重症度は低かったと報告された。これは,インフルエンザワクチンが有効であったことが原因であった。一方,1832人のインフルエンザ入院患者では,55.8%が16歳未満の小児で,24.3%が16〜64歳の成人,65歳以上は19.9%であった。入院例は小児が大半を占めるが,16〜64歳という成人層も,かなり入院している点は注意を要する。死亡は従来通り,高齢者が中心であった。
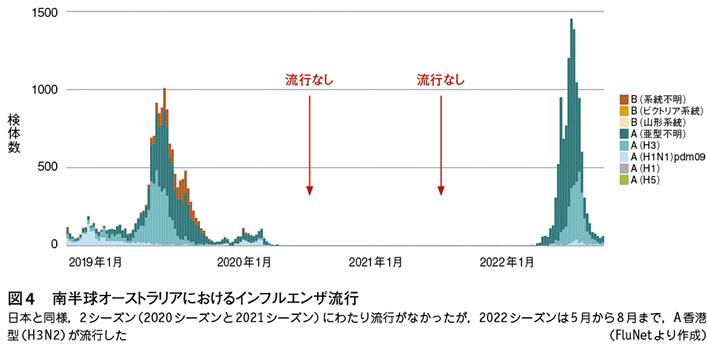
A香港型(H3N2)が82.7%で,ほとんどであったが,インフルエンザワクチンの入院防止効果は,44%(95%CI:22〜60%)と,かなり高かった。A香港型(H3N2)に対するインフルエンザワクチンの有効性は低いことが常識であり4),この高い効果には驚かされた。3年振りのA香港型(H3N2)の流行の割に死亡率が低く抑えられたことから,日本でも,ワクチン接種は重要と考えられる。
これから日本もA香港型(H3N2)が流行の中心となると考えられるので,耐性ウイルスが出やすいバロキサビル(ゾフルーザ®)の使用は避けるべきである。オセルタミビル(タミフル®),ラニナミビル(イナビル®)では,A香港型(H3N2)に対し耐性は出ない。
3 インフルエンザワクチンが余る
咋年10月から米国で,再びA香港型(H3N2)が流行して,最近10年間で最も大きな流行となった(図5)。日本も咋年12月から3年振りに流行入りし,インフルエンザと新型コロナの同時流行を迎えた。日本感染症学会からも,インフルエンザワクチン接種を勧奨する提言が出された11)。しかし,米国,オーストラリアからは,A香港型(H3N2)流行株とワクチン株がマッチして,高い効果があるという報告が出ているにもかかわらず,日本のワクチン接種は進んでいないのが懸念される。流行拡大の気配があれば,今からでもワクチン接種は進めるべきである。
4 日本のインフルエンザ診療
インフルエンザ流行時に発熱すれば,病院やクリニックに早期に受診し迅速診断を受けるのが日本国民の常識で,陽性であれば全患者がオセルタミビルなどノイラミニダーゼ阻害薬で治療を受けることが確立している。それにより,健常者は早期に軽快し,高齢者,低年齢小児,基礎疾患を持つハイリスク患者の治療も確実に実施され,日本の死亡率や入院率が低く抑えられてきた。2009年のA(H1N1)パンデミック時の死亡者数が世界的にみてもきわめて少なく12),妊婦の死亡がゼロであったことは,世界保健機関でも高く評価されてきた13)。
5 インフルエンザ患者は多くの病院,クリニックで診療すべき
今シーズン,日本では同時流行が進行しつつあるが,インフルエンザ患者数は,1シーズンで1000万人程度に達するので,できる限り多くの病院やクリニックが発熱患者の診療を引き受けなくては,日本で確立したインフルエンザ診療を続けることはできない。
厚生労働省が提示したように,高齢者,小児,ハイリスク患者以外は,自己検査をして自宅療養というようなレベルまでインフルエンザ診療を落とせば,多数の患者が自宅で重症化する危険がある。1999年のA香港型(H3N2)インフルエンザの流行では,3万7000人のインフルエンザ超過死亡が発生したことを忘れてはならない。
3. 同時流行対策
発症後早期に,新型コロナとインフルエンザの検査を実施し,新型コロナであれば,高齢者と,ワクチン未接種者を含む基礎疾患を持つハイリスク患者に,直ちにパキロビッド®などの経口抗ウイルス薬で治療を開始すべきである。一方,インフルエンザであれば,すべての陽性患者に,オセルタミビルなどのノイラミニダーゼ阻害薬で治療を開始する。厚生労働省が提示する,重症化リスクに応じて診療ルートを整理する狙いは理解できるが,単に健常者の受診制限で同時流行を乗り切ろうとする方策は,日本で確立したインフルエンザ診療を否定するもので,多くの感染症専門家は疑問を持っている。
4. 新型コロナ流行は続く,XBB.1.5に警戒を
新型コロナの流行は,日本国民の80%程度が感染して集団免疫が成立するまでは,今後も変異株出現のたびに,入院や死亡の増加が繰り返されるものと思われる。それは,スペインかぜが1918年に出現してから数年後に,ほとんどの人が感染したことで,重症度が低下して季節性インフルエンザになったのと同様の経過をたどると考えられるからである。
中国のオミクロン株流行による変異株を警戒する声もあるが,今は流行が拡大している最中である。通常,変異が起きるのは,多くの人が感染して免疫を獲得した後である。現時点では,米国で勢いを増している変異株,XBB.1.5のほうが,感染力が強く,集団免疫のない日本では重症化する可能性もあるので,危険ではないかと筆者は考えている。米国では,XBB.1.5に対しては,サージカルマスクでは不十分とみてか,N-95などの高機能マスク着用が勧奨されている14)。インフルエンザの同時流行に対しては,2009年のA(H1N1)パンデミックで世界から賞賛された日本の早期診療体制を堅持できれば,完全に抑えることができる13)。
【文献】
1)厚生労働省, 国立感染症研究所:2021年度新型コロナウイルス感染症に対する血清疫学調査報告. 2022.
https://www.niid.go.jp/niid/ja/2019-ncov/2484-idsc/11118-covid19-79.html
2)厚生労働省:献血時の検査用検体の残余血液を用いた新型コロナウイルスの抗体保有率実態調査 2022.
https://www.mhlw.go.jp/content/10900000/001018624.pdf
3)Agency UHS:COVID-19 vaccine surveillance report Week 48. 2022.
https://assets.publishing.service.gov.uk/government/uploads/system/uploads/attachment_data/file/1121345/vaccine-surveillance-report-week-48-2022.pdf
4)菅谷憲夫, 他:インフルエンザ/新型コロナウイルス感染症診療ガイド2022-23. 菅谷憲夫, 編. 日本医事新報社, 2022, p22-34.
5)菅谷憲夫:医事新報. 2022;5114:32-6.
6)菅谷憲夫:医事新報. 2022;5135:31-5.
7)Shah MM, et al:MMWR Morb Mortal Wkly Rep. 2022;71(48):1531-7.
8)Garneau WM, et al:JAMA Netw Open. 2022;5(11):e2244141.
9)菅谷憲夫:医事新報. 2022;5124:34-8.
10)Government A:AISR–2022 national influenza season summary. 2022.
https://www.health.gov.au/resources/publications/aisr-2022-national-influenza-season-summary?language=en
11) 日本感染症学会:2022-2023年シーズンのインフルエンザ対策について(医療機関の方々へ) 2022.
https://www.kansensho.or.jp/modules/guidelines/index.php?content_id=47
12) Sugaya N, et al:J Infect. 2011;63(4):288-94.
13) WHO:WHO Public Health Research Agenda for Influenza, Background Document, Stream 4. 2018.
https://apps.who.int/iris/bitstream/handle/10665/259887/WHO-WHE-IHM-GIP-2017.7-eng.pdf?sequence=1&isAllowed=y
14) 菅谷憲夫:医事新報. 2022;5102:34-9.















































