Point
COVID-19は主に空気感染によって起こる。空気感染の公式に基づいて感染対策を考えよう。そのためには換気設備・器具にもっと資源を集中すべきである
Fomite(物・環境表面)からの感染はほとんどない。過剰な消毒は再検討すべきである
接触・飛沫感染対策に空気感染対策を追加するのではなく,空気感染対策へシフトしよう。そのためには,建築・理工学系を含めた専門家集団によるCOVID-19空気感染対策の実践ガイドラインの作成が望まれる
はじめに
わが国がコロナ禍に巻き込まれて2年半が過ぎようとしているが,国民は今なお息苦しい自粛生活・マスク生活を強いられ,コロナ前の自由な生活に戻ることができない。最近になってようやく飲食店の時短などの規制緩和が始まったが,病院・介護施設・保育園等ではクラスターが発生し続けている。この事実は現行のCOVID-19感染対策が不完全であることを示唆しているのではないか。
感染対策の基本理念1)は,感染経路対策(感染経路の遮断)が主であり,感染源対策(隔離)や感受性宿主対策(ワクチン)は従である※(註は向野による。以下同)。感染経路対策こそ感染対策の土台である。感染経路への理解に誤りがあれば,土台はぐらぐらして定まらず,いつまで経っても感染は収まらないことになる。
※註:感染者・保菌者をすべて見つけ出して,除菌したり隔離したりすることは困難である。また,免疫不全者やアレルギーの人はもともと存在し,ワクチン接種が全員に有効とは限らない。感染経路の遮断が最も確実で安全な感染対策の方法であり,最優先されるべき方法である。
「新型コロナウイルス感染症(COVID-19)の主たる感染経路は空気感染である」という認識が海外では定着してきたが,わが国では長い間「COVID-19は接触感染と飛沫感染が主たる感染経路」としてきた。厚生労働省の「新型コロナウイルス感染症COVID-19診療の手引き」2)においても「患者の診療ケアにおいては,飛沫予防策と接触予防策を適切に行う必要がある」とだけ述べ,空気感染予防策はエアロゾル発生手技(気管吸引や気管内挿管)に限定している。エアロゾル感染についての言及もあるが,あくまで付加的な事項であるとする立場を変えていない。日本環境感染学会の「医療機関における新型コロナウイルス感染症への対応ガイド」3)においても同様の見解である。
感染経路に対する海外の認識とわが国の認識に大きなギャップ(乖離)がある。本稿では,このギャップを見据えながらCOVID-19の空気感染について論じたいと思う。
1. COVID-19空気感染説に入る前の3つの確認事項
COVID-19の空気感染を論じる前に,次の3つの事項について読者の了解を得たい。これらをふまえた上でなければ,次に進むことができないからである。
1 WHO・CDCはCOVID-19の空気感染を認めている
世界保健機関(World Health Organization:WHO)は2020年3月29日のウェブサイトにおいて,SARS-CoV-2の伝播様式について「主として呼吸性飛沫と接触経路によって人の間で伝播する。中国における75,465症例の解析から,空気伝播は報告されていない」と述べ,COVID-19の空気感染を否定していた。しかし,2021年4月30日には,「ウイルスを含むエアロゾルや飛沫を吸い込む,もしくは目,鼻,口に直接入ってきたときに感染は起きる」「ウイルスはまた,人が長時間過ごす,換気の悪い,混雑した室内環境で伝播する。これはエアロゾルが空中を浮遊し,1m以上移動するからである」として,エアロゾルがCOVID-19の伝播経路であることを認めた。そして2021年12月23日のサイトでは,「人は空中を通り過ぎる感染性粒子を,短い距離において吸入するとき,ウイルスに感染する。これはしばしば短距離エアロゾルあるいは短距離空気感染と呼ばれる」「ウイルスはまた換気の悪い混雑した屋内環境(人が長時間滞在する)で拡がる。これはエアロゾルが空中に浮遊し続け,会話の距離を越えて移動するからである。これは長距離エアロゾル,あるいは長距離空気感染と呼ばれる」と2つのタイプの空気感染を明確に記載した4)。
2021年5月1日には,「COVID-19の観点から室内の良好な換気を強化し保証するためのロードマップ」の項を設け,その冒頭に「建物の換気への理解と制御が,我々が呼吸する空気の質を改善する。そしてSARS-CoV-2の室内伝播リスクへの心配を減らしてくれる」と記して,換気の強化を訴えている5)。
一方,米国疾病予防管理センター(Centers for Disease Control and Prevention:CDC)はCOVID-19のエアロゾル感染について,次のように述べている6)。「人は呼気時(静かな呼吸,会話,歌唱,運動,咳嗽,くしゃみ)に様々なサイズの飛沫を形成して,呼吸性分泌物(respiratory fluids)を放出する。これらの飛沫はウイルスを運び,感染を伝播する。最も大きな飛沫は数秒から数分で急速に落下する。最も小さい微細な飛沫と,これらの微細な飛沫が急速に乾燥して形成されたエアロゾル粒子は非常に小さいので,数分から数時間,空中に浮遊し続ける」「換気の不適切な閉鎖空間に,排気する感染者(特に運動,大声,歌唱などの活動)が長時間(15分~数時間)存在した場合,2m以上離れた人に感染伝播するのに十分な空間のウイルス濃度を引き起こす。時には感染者が離れた直後にその空間を通り過ぎた人にも伝播を起こす」
このようにWHOもCDCもSARS-CoV-2が換気の悪い空間において,空中を浮遊するエアロゾル粒子の吸入によって感染を引き起こすことを記載している。WHOもCDCも空気感染のメカニズムとその危険性を理解していると言えよう。
2 基本再生産数(R0)は伝播経路と相関しない
基本再生産数(basic reproduction number)とは,ある感染症に対してまったく免疫を持たない集団の中で,1人の感染者が平均して何名の二次感染者を発生させるかを推定した値である7)。アールノート(R naught:R0)と略称されることが多い8)。COVID-19のR0が当初2~3と報告されたので,インフルエンザのR0と同程度であり,空気感染はありえないという論調があったが,これは間違いである9)。空気感染する麻疹のR0は,これまで12〜18とされてきたが,これは欧米の古いデータであり,2017年の総説では麻疹のR0は3.7~203.3となっている8)。同様に,空気感染する結核のR0は0.26~4.3である9)。このようにR0が報告によって,大きくばらつくことに注意されたい。
R0は次の公式が成り立つ8)10)。
R0 ∝ 伝播性×接触率×罹病期間
伝播性の大きさは感染経路に関係する。接触感染や飛沫感染に比べて,空気感染は伝播性が大きい。接触・飛沫感染は一人ひとりに体液(湿性生体物質)を渡さねばならないが,空気感染なら,病原体は空気に乗って多数の人に吸入を介して感染を発生させる。接触率は感染現場の人口密度に関連する。人口密度の高いところ(都会など)では接触率は上昇し,人口密度の低いところ(地方など)では接触率は低下する8)。このようにR0は伝播性だけの関数ではなく,接触率の関数でもあり,人口密度などの環境条件に大きく左右され,感染症伝播の指標としては誤解を与えやすいとされる8)。
3 Fomite(物・環境表面)はCOVID-19の伝播経路としては重要でない
Fomiteとは病原体の伝播を媒介する物・環境の表面を指す。Fomiteは無生物であり,動・植物ではない。感染症学的にはFomiteは間接接触感染経路となるものである。
FomiteによるCOVID-19伝播のリスクは誇張されている。理由のひとつに,環境表面に多量のウイルスを置いて実験を行っており,そのために数日間という生存期間が導き出されていることがある11)。実際の環境表面で検出されるウイルス量ははるかに少なく,生きたSARS-CoV-2はいないという報告は多い。環境表面からCOVID-19を獲得することは稀なのに,無駄な環境消毒に多額の経費を投入している。既にCDCは「現在のエビデンスは,汚染された表面からの伝播は新たな感染症には実質的に寄与していないことを強く示唆している」と記載している6)。わが国では様々なFomite(椅子やテーブル,あるいはパソコンのキーボードなど)の消毒が推奨されているが,大部分が過剰な対策であると考えられる。
以上の3つの事項を読者に確認していただいたのち,次項より最近の飛沫~エアロゾルの概念について示したい。
2. 変化した空気感染の概念
これまで飛沫(直径5μm以上)による感染が飛沫感染,飛沫核(直径5μm未満)による感染が空気感染と定義付けられてきた1)。飛沫核は飛沫の水分が気化(蒸発)することで生成される。これら微粒子の動きは測定機器の進歩により詳細な解析が可能となってきた9)。また,飛沫核ではなく,科学界では一般的なエアロゾルという用語が頻用されることになった。
エアロゾルは粒子と空気のランダムな混合系であり,いわば粒子が空気に「溶けている」状態で,aero solutionとみなされ,その省略形がaerosolである。一方,エアロゾル状態になっている,すなわち空中を浮遊している粒子を表すときも「エアロゾル」と言う。エアロゾルは,水分を含むかどうかは関係がなく,粒子径も問わない12)13)。PM2.5(直径2.5μm以下),黄砂(直径約4μm),スギ花粉粒子(直径約30μm)14)などもエアロゾルである※。
※註:生食液は塩化ナトリウムが水に溶けている水溶液(aqueous solution)であり,ナトリウムイオンと塩化物イオンが水とランダムに混合している状態である。
エアロゾルはその直径の範囲が広いことが大きな特徴で,100μmから0.01μmまでと5桁にも及ぶ。そして空気中でのエアロゾルの挙動は直径により大きく異なる。
最近の研究では,直ちに地表に落下(drop)する性質を持つ微粒子,すなわち本来の意味での飛沫(droplet)は直径100μm以上である8)。飛沫は人に吸入されない※。飛距離は1m以内である。それ以下の直径の粒子はエアロゾルに分類される。直径5~100μmの大きなエアロゾル粒子は空中に数分~数十分程度漂い,地表に落下する。飛距離は1m以上になる。直径5μm未満のさらに小さな粒子は数時間漂い,飛距離はさらに遠くなる(図1)。この小エアロゾルは従来の飛沫核に相当する。
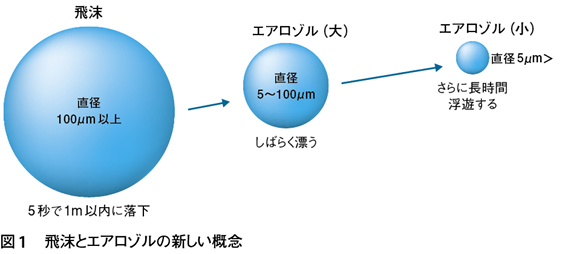
※註:大事なポイントである。飛沫感染は吸入ではなく,粘膜への付着によって起こることに注意されたい。
このように飛沫とエアロゾルの詳細な動きが明らかになってきた。最新の科学知識をもとにCOVID-19感染対策は日々修正され,アップデートされるべきであると考える。
3. エアロゾルの成り立ちについて
エアロゾルは医療者には馴染みの薄い概念であるので,その成り立ちと空気中での挙動について説明する。
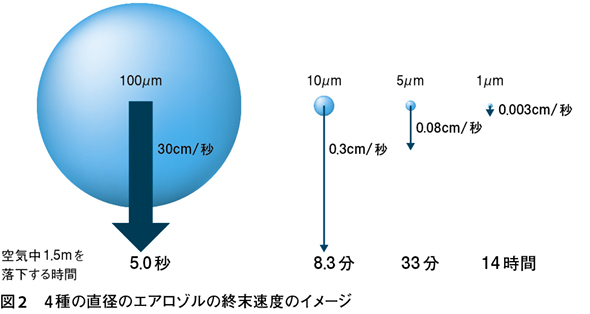
感染者が放出した飛沫は細胞成分,ウイルス粒子などの有機物を含んだ粒子状の物体である。この粒子は,水分が揮発するにしたがい,大きさがしだいに小さくなるが,その質量に比例する重力が働くため落下してゆく。しかし,空気の抵抗力が上向きに働くため,重力による加速度の増加はそれほど起こらない。抵抗力には2種類ある。1つは,落下する粒子に対し空気が正面からぶつかることで生じる抵抗力(慣性抵抗)であり,もう1つは,空気が粘性を持つため,落下する粒子が空気を引きずるために生じる抵抗力(粘性抵抗)である。微粒子では粘性抵抗が主であり,慣性抵抗は無視できる。粘性抵抗は粒子の直径と落下速度に比例する。空気中で落下速度は増加するが,同時に粘性抵抗も落下速度に比例して増加するので,あるところで粒子に働く重力と同じ大きさになり,釣り合ってしまう。その後は釣り合ったときの速度(終末速度)で落下する12)。
このように終末速度は重力と粘性抵抗が釣り合ったときの速度であり,粒子の直径などで定まる一定の速度である。重力は質量に比例し,質量は粒子の直径の3乗に比例する〔重力∝(直径)3〕。一方,粘性抵抗は粒子の直径と速度に比例する〔抵抗力∝(直径)×(粒子の速度)〕ので,終末速度は直径の2乗に比例する〔重力=抵抗力ならば,終末速度 ∝(直径)2〕。したがって,終末速度は粒子が小さいほど遅くなり,直径が1/2になると終末速度は1/4に,直径が1/10になると1/100になる。この関係を図式化して,より明確にしたい。
4つのサイズ(直径100μm,10μm,5μm,1μm)のエアロゾルの終末速度と人の口の高さを1.5mとしたときの落下時間〔1.5m/(終末速度)〕を図2に示した。落下時間はそれぞれ5.0秒,8.3分,33分,14時間である。直径が小さいほど,空気の粘性抵抗が大きく働き,終末速度も遅くなり,落下に要する時間も長くなることがわかる。こうなると粒子は落下しないで空気中に浮遊し,浮遊する粒子は,それを含む空気の流れに乗って一緒に動く。この図から,直径5μm未満の粒子と定義された飛沫核1)もエアロゾルの一種であることがよく理解できる。
□
以上の認識を前提として,COVID-19の空気感染についての総説を,筆者のコメントも入れながら紹介したい。
4. COVID-19の主たる感染経路は空気感染である理由
以下に紹介するLancetに掲載された総説「SARS-CoV-2の空気感染を支持する10の科学的理由」15)は,2021年5月に公表されたものである。
1 大量拡散事象がコロナパンデミックの推進力
大量拡散事象(superspreading events)がコロナパンデミックの一番の推進力である。合唱,クルーズ船,老人ホーム,矯正施設などについて,人の行動・交流,部屋のサイズ,換気などの因子を詳細に分析した結果,ひとつのパターン,すなわち長距離伝播と基本再生産数(R0)の過分散(overdispertion)が明らかになった※1。このパターンはSARS-CoV-2の空気感染を意味し,飛沫や接触感染では適切に説明することができない※2。
※註1:R0の過分散とは,「R0は感染集団における二次感染者数の平均値であるが,個々のR0を見ると,ほとんどの感染者は二次感染者を持たず,一部の感染者が大部分の感染を引き起こしている事象」を言う7)。すなわち,大多数(80%)の二次感染者は少数(~10%)の症例から感染していることを意味している。厚労省クラスター班はこの事実に早くから気づいており,報告もしている(図3)7)。
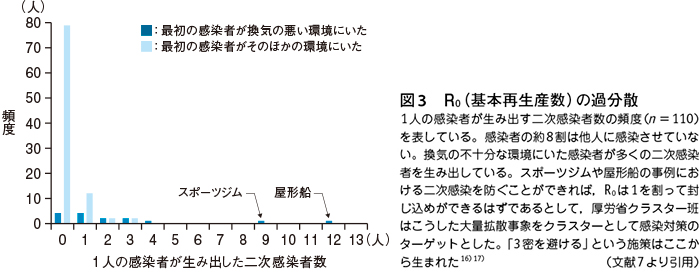
※註2:大量拡散事象とは密閉空間における集団発生である。わが国でもダイヤモンド・プリンセス号,キャバクラ・ホストクラブ・スナックなどで大量拡散事象がみられた。感染を起こしやすい環境条件としては,屋内で,人が多く,換気が悪い場所であることが明らかである。
2 ホテルで隣同士の人が会わないのに感染
検疫のため,ホテルの隣同士の部屋に隔離収容された2組の入居者。部屋のドア口で1人(感染者)にPCR(polymerase chain reaction)検査が実施され,ドアは閉められたが,そのすぐあとに隣の親子(非感染者)に対し,やはり部屋のドア口でPCR検査が実施された。そのとき,換気の悪い廊下に残っていたエアロゾルを吸入して感染したと考えられる※。
※註:オミクロン株でも,このような事例が香港でみられた。
3 無症状者による感染が多い
会話中に数千ものエアロゾル粒子が産生されるが,大飛沫粒子はごくわずかである。咳などのない無症状者による感染が多いということは,飛沫感染ではなく,エアロゾル感染すなわち空気感染が主であることを示唆している。
4 インドア(屋内)の感染が多い
SARS-CoV-2の感染はアウトドア(屋外)よりもインドア(屋内)で多い。屋内の換気で感染は大幅に減少する。これは空気感染が主要な感染経路であることを強く支持する所見である。
5 院内感染が多いのは空気感染対策がとられていないため
院内感染が医療施設で報告されている。そこでは厳重な接触・飛沫感染対策がとられているが,通常,マスクはエアロゾル用ではなく,飛沫用である※。
※註:病院において,通常はサージカルマスクで,エアロゾル発生手技のときのみ,N95マスクが推奨されている。
6 SARS-CoV-2は空中から検出される
生きたSARS-CoV-2が空中で検出されている。実験では,SARS-CoV-2は空中で3時間,感染性を維持し,半減期は1.1時間である。生きたSARS-CoV-2は,エアロゾル発生手技をしていない病室や感染者の車の空気中からも検出された。麻疹ウイルスや結核菌は,まだ空中から分離培養されたことがない※。
※註:エアロゾル発生手技に限定した空気予防策は誤りである。
7 SARS-CoV-2は病院のエアフィルターから検出されている
SARS-CoV-2は病院のエアフィルターや建物内のダクト(配管)から検出されている※。
※註:飛沫はすぐに地表に落下し,そのような場所には届かない。
8 動物実験でも空気感染を証明
ケージ(かご)にSARS-CoV-2を感染させた動物(フェレット)を入れ,別のケージに感染していない動物を入れる。ケージをダクトでつなぎ,感染動物から非感染動物への空気の流れを作ったところ,非感染動物にSARS-CoV-2が感染した。動物モデルにおけるSARS-CoV-2の空気感染が明らかになった。
9 空気感染説に反論する強力なエビデンスはない
感染者と同じ空間にいて感染しなかった人もいるかもしれないが,感染の成立には感染者の吐き出すウイルス量,換気の強さの程度などいろいろな因子の影響を受けるので,一概に否定はできない※。
※註:わが国では,空気感染なら満員電車等でもっと多いはずという意見がある。しかし,満員電車を疫学調査した研究はないし,電車は数分ごとに扉が開くので,エアロゾルは一定程度拡散する。むしろ窓を閉め切り,換気も十分ではない長距離バスなどのほうがリスクがあるだろう。
10 飛沫・接触感染が主要な感染経路であることを明らかにした論文はない
接近した距離で感染したことが,空気感染の否定にはならない。エアロゾルは近距離ほど濃度が高いからである※。
※註:「2m以内で感染したから,それは飛沫感染である」とは言えない。飛沫感染は鼻・口腔粘膜への付着によって起こる。会話では20cm以内,咳では50cm以内でしか飛沫感染は起きない9)。吸入で起こるのはエアロゾル感染であることを認識すべきである。
上記より,COVID-19の主要な伝播経路は接触・飛沫感染ではなく,エアロゾル(空気)感染であることを理解されたと思う。わが国では,海外の感染経路の認識と大きなギャップがあり,このギャップは修正されねばならない。
今後は接触・飛沫感染対策以上に,空気感染対策に注力する必要がある。我々の感染対策の意識および資源を空気感染対策(=換気)に向けねばならない。
厚労省の「接触感染と飛沫感染が主たる感染経路である」という見解は大きく修正されるべきである18)。過剰な環境消毒など必要のない対策はすぐに中止すべきであり19),接触予防策は標準予防策レベル1)に下げてよいのではないかと考える。
5. エアロゾルは空気で薄められながら拡がっていく
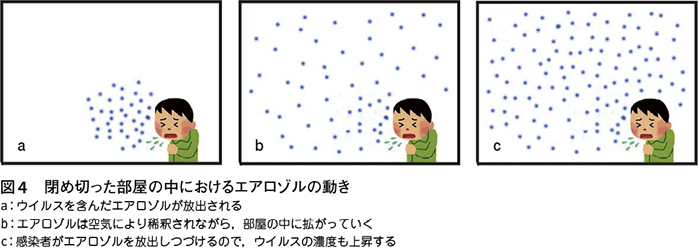
空気感染対策を考える前に,エアロゾルの動きをしっかりとイメージする必要がある。
まず閉め切った部屋(密閉空間)に感染者が存在するとしよう。感染者はウイルスを含んだエアロゾルを放出する(図4a)。浮遊するエアロゾルは空気で稀釈されながら部屋の中に拡がる。時間が経つにつれ,部屋のエアロゾル濃度は均一になっていく(図4b)。
感染者が長時間存在すると,エアロゾルを放出し続けるので,部屋のエアロゾル濃度,つまりウイルス濃度も上昇し,感染リスクも上昇する(図4c)。
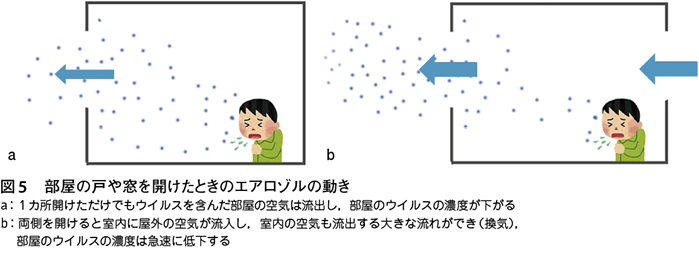
部屋の戸や窓を開けると,部屋の空気は屋外に流出し,屋外の空気が部屋に流入するという空気の移動が起こる。空気が流出するとき,浮遊しているエアロゾルも流出し,エアロゾルを含まない屋外の空気が流入する。部屋の空気の一部は,きれいな空気に置き換わる。こうしての部屋のウイルス濃度はゆっくりと低下してゆく(図5a)。両側の戸や窓を開けると部屋の中に大きな空気の流れができ,屋外のきれいな空気が流入する。また,部屋の空気はエアロゾルを含んだまま屋外に流出し,部屋の空気のウイルス濃度は急速に低下していく(図5b)。
屋外に出たエアロゾルは大きな空気の流れ(風)に巻き込まれるなどして,多量の空気で稀釈され(図6),ウイルス濃度は急激に減少する。以上のことを考慮すれば,屋外環境では,人と密に接近して活動することがない限り,マスクは必要ではないことが理解される20)。

6. 空気感染の公式
最後に空気感染リスクの公式を示して,空気感染対策について考えてみたい。この公式は結核の感染危険度指数(最大ガフキー号数×咳の期間)※21)と同様の考えに基づいている。
空気感染リスク ∝ 空気中の病原体濃度×曝露時間
上記の公式をもとに,窓を開けたり,空気清浄機あるいは換気扇などの設置をしたりすることによって,空気が外へ流れる道を作り,空中のウイルス濃度を下げることがまず重要である。一般個室でCOVID-19患者を隔離している場合は,入室前にしっかり換気したあとに入室するなどの手順が必要である。また,病室でケアする場合も,記録などは退室後に行うなどして,病室(あるいはレッドゾーン)に長くとどまらないことも必要だろう。N95マスクを過信してはいけない。
※註:この指数は現在使われていないが,考え方として引用した。
【文献】
1)Garner JS:Infect Control Hosp Epidemiol. 1996;17(1):53-80. (向野賢治訳, 小林寛伊監訳:infection control 別冊. 病院における隔離予防策のためのCDC隔離最新ガイドライン, メディカ出版, 1996.)
2)診療の手引き検討委員会:新型コロナウイルス感染症COVID-19診療の手引き 第7.2版.
https://www.mhlw.go.jp/content/000936655.pdf(2022/5閲覧)
3)日本環境感染学会:医療機関における新型コロナウイルス感染症への対応ガイド 第4版.
http://www.kankyokansen.org/uploads/uploads/files/jsipc/COVID-19_taioguide4-2.pdf(2021/11/22閲覧)
4)WHO:Coronavirus disease(COVID-19):How is it transmitted?(23 December 2021)
https://www.who.int/news-room/questions-and-answers/item/coronavirus-disease-covid-19-how-is-it-transmitted(2022/2/27閲覧)
5)WHO:Roadmap to improve and ensure good indoor ventilation in the context of COVID-19. (1 March 2021)
https://www.who.int/publications/i/item/9789240021280(2022/2/27閲覧)
6)CDC:Scientific Brief:SARS-CoV-2 Transmission.(Updated May 7, 2021)
http://www.cdc.gov/coronavirus/2019-ncov/science/science-briefs/sars-cov-2-transmission.html
7)宮原麗子, 他:IASR. 2021;42:30-2.
https://www.niid.go.jp/niid/ja/typhi-m/iasr-reference/2536-related-articles/related-articles-492/10177-492r02.html
8)Delamater PL, et al:Emerg Infect Dis. 2019;25(1):1-4.
9)Wang CC, et al:Science. 2021;373(6558):eabd9149.
10)鈴木絢子, 他:日内会誌. 2020;109(11):2276-80.
11)Goldman E:Lancet Infect Dis. 2020;20(8):892-3.
12)原 宏:エアロゾル:ミクロとマクロの出会うところ.第34回酸性雨問題研究会シンポジウム, 2011年5月.
https://www.applc.keio.ac.jp/~tanaka/lab/AcidRain/%E7%AC%AC34%E5%9B%9E/1.pdf
13)西村秀一:臨床とウイルス. 2020;48(4):214-23.
14)大西一成:命を守る大気汚染の知識と科学の現状. 2018年度 外務省 大気汚染に関する健康安全講話(2018.11.18)
https://www.in.emb-japan.go.jp/files/000427228.pdf
15)Greenhalgh T, et al:lancet. 2021;397(10285):1603-5
16)Nishiura H, et al:Closed environments facilitate secondary transmission of coronavirus disease 2019(COVID-19). medRxiv. 2020.
https://www.medrxiv.org/content/10.1101/2020.02.28.20029272v2
17)Oshitani H:Jpn J Infect Dis. 2020;73(6):491-3.
18)本堂 毅 : 科学. 2022 ; 92(4):295-6.
19)清水宣明:インフルエンザ. 2021;22(1):59-63.
20)CDC:How COVID-19 Spreads. (Updated July 14, 2021)
https://www.cdc.gov/coronavirus/2019-ncov/prevent-getting-sick/how-covid-spreads.html
21)豊田 誠:結核. 1994;69(5):375-7.
【関連動画】




