お知らせ
[緊急寄稿]COVID-19の重篤な疾患は間質性肺炎にとどまらない─移植感染症学の視点からみたCOVID-19[第4章]


たかはし こうた●1948年生。新潟大学医学部卒業後,東京女子医科大学を経て95年,新潟大学医学部泌尿器科教授。2010年新潟大学医歯学総合病院総括副院長,日本臨床腎移植学会理事長,日本臓器移植ネットワーク理事などを歴任,ABO血液型不適合腎移植を日本で初めて成功,2012年度日本医師会医学賞,文部科学大臣2014年度科学技術賞を受賞した

Point
COVID-19の重篤な疾患は間質性肺炎にとどまらない。
COVID-19関連凝固異常症は早期に発見し,抗凝固療法を速やかに実施しなければ,多臓器障害(MOF)などの重篤な疾患に進行する。
病期分類に応じたCOVID-19の治療法(私案)を示した。
酸素ステーションの利便性と課題について検討した。
はじめに
新型コロナウイルス感染症(COVID-19)患者の新規患者数が,ここ数か月間,よい兆しとして予想に反して激減している(2021年11月上旬時点)。その第一の要因として,ワクチン接種率の増加が大きく寄与していることは間違いのない事実である。しかし,わが国よりも先行して接種率の高い国々においては,再び新規患者数が増加に転じているので,ワクチンの効果だけでは説明できない。この不可思議な現象の原因を解明することは,今後の政策を左右するきっかけになるので,詳しい分析が求められる。
COVID-19の重篤な疾患として,間質性肺炎の発症頻度は高いが,新型コロナウイルス(SARS-CoV-2)のスパイク蛋白が接触して感染するアンジオテンシン変換酵素2(ACE2)標的受容体は様々な組織や臓器に発現しているため,間質性肺炎以外の疾患も引き起こす。
今回は,この問題点を取り上げて検討し,併せて酸素ステーションの利便性と課題について触れたい。
1. 「新型コロナウイルス感染症(COVID-19)の診療の手引き」に対する意見書[第2章]で触れなかった重要な課題
厚生労働省の「新型コロナウイルス感染症(COVID-19)の診療の手引き」中に,医療従事者が評価する「重症度分類とマネジメント」という項目があり,ここにかなりのページを割いている。また,重症度分類の注釈に「COVID-19の死因は,呼吸不全が多いため,重症度は呼吸器症状(特に呼吸困難)と酸素化を中心に分類した」と書かれている1)。事実,重症化する症例は間質性肺炎の発症頻度が高い3)~10)。
したがって,「重症度分類とマネジメント」は呼吸器疾患の重症患者のトリアージの選択や対症療法として利用できる。このことは以前,本誌に取り上げた2)。
しかし,一般の医療従事者がこの重症度分類を読むと,COVID-19の重症例は一見,肺感染症に限られていると思われ,心筋炎,脳梗塞や下肢の血栓症などを併発しても偶然に発症した例外的な合併症ととらえやすい11)12)。その結果,これらの疾患の原因を,一元論ではなく,多元論的に考える可能性が高くなり,必要な治療が遅れて,さらなる重症化を招くことになる。
したがって,疾患の原因となる患者のウイルス(量)やそれを迎え撃つ生体防御機能を基礎としていない呼吸機能別症状症候群による厚生労働省の重症度分類は,その場しのぎで根本的な解決策にはならない1)2)。
(1)ウイルスによる直接障害から自己免疫介在性炎症性疾患・症候群に変貌
次に指摘する重要な点は,この「診療の手引き」には一部触れられている程度であるが,COVID-19の治療にとって重要な鍵である。表題に大きく掲げたが,COVID-19に併発する重篤な疾患は間質性肺炎にとどまらない。
SARS-CoV-2の標的受容体であるACE2は肺以外の臓器(心,肝,腎,消化管),脳,舌,鼻,血管および神経などにも大なり小なり存在する。したがって,顕性感染症の発症時期にウイルスそのものによる直接障害として,発熱,味覚・嗅覚障害,頭痛,下痢,蛋白尿,血尿,低血圧,不整脈,肝障害,および意識障害などの多彩な徴候と症状がみられる。さらに病期が進行すると,その時点における患者の生体(免疫)防御機能の程度に応じて新たな疾患,間質性肺炎を皮切りに,COVID-19関連凝固異常症,それに伴う血栓症や梗塞,全身の血管炎,脳炎,心筋炎および腎障害なども発症するいわゆる自己免疫介在性炎症性疾患・症候群(auto-immune mediated inflammatory disease・syndrome)に変貌する3)~10)12)。
また,これらの症状や疾患は,移植後のサイトメガロウイルス(cytomegalovirus:CMV)感染症に極めて酷似していることもたびたび報告してきた3)~10)。
ウイルスを中心に考えれば,これはウイルスよってもたらされる一連の疾患であることから,あえて自己免疫介在性炎症性疾患・症候群と名づけた所以である。したがって,発症頻度が高い間質性肺炎もこの範疇に入る。
当然,高齢者,担癌患者,糖尿病,慢性腎臓病,および高血圧などの基礎疾患を持つハイリスク患者では間質性肺炎をはじめ,これらの疾患を併発することが多くなり,したがって致命率も高くなる。
特にCOVID-19関連凝固異常症,それに伴う血栓症や梗塞による臓器障害がかなり報告されている。ひとたび発症すると全身の臓器や四肢に病巣が及び,場合によっては後遺症として慢性の臓器障害や四肢麻痺を残すことが知られている12)。
このようなさらなる重症化を招くCOVID-19関連凝固異常症を未然に防ぐことが治療の要になるので,その徴候がみられたならば,早期に診断して適宜,抗凝固療法も必須となる。一歩治療が遅れれば,さらに病期が進み,最終的に多臓器不全(multiple organ failure:MOF)で死に至る。
(2)ウイルスとそれによって引き起こされる自己免疫反応を基礎とした病期分類の重要性
「新型コロナウイルス感染症(COVID-19)の診療の手引き」とうたっている以上,今まで述べてきた問題点を解決する目的では,患者のウイルス(量)やそれを迎え撃つ患者の生体防御機能を中心とした病期分類に基づいた診療指針をまず作成する必要があることを筆者は提唱してきた12)。
厚生労働省は,2021年7月19日にモノクローナル抗体:カシリビマブ/イムデビマブ(ロナプリーブ®)を特例承認し,さらに9月27日にソトロビマブ(ゼビュディ®)を特例承認した。
COVID-19治療薬の標準的な投与法について,厚生労働省の重症度分類の時期に応じて投与することが,手引き(第6.0版)に紹介されている(図1)1)。残念なことにこの呼吸器別症状症候群に基づいた投与法は科学的根拠が乏しく,この投与法では当然投与時期が遅くなる。その結果,本来特効薬であるはずの薬剤も,その効果がみられない可能性がある14)。
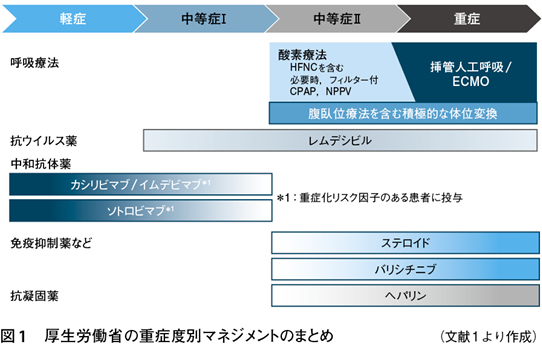
根治的治療を望むならば,筆者が提唱した病期分類に応じた薬物療法を実施すべきである。すなわち,ウイルス疾患には抗ウイルス薬を,免疫炎症性疾患には免疫抑制薬・抗炎症薬を適時・適所に投与することが大前提である13)。
筆者が考えている具体的な「COVID-19の病期分類に応じた具体的な投与法」を以下に示す(図2)14)15)。
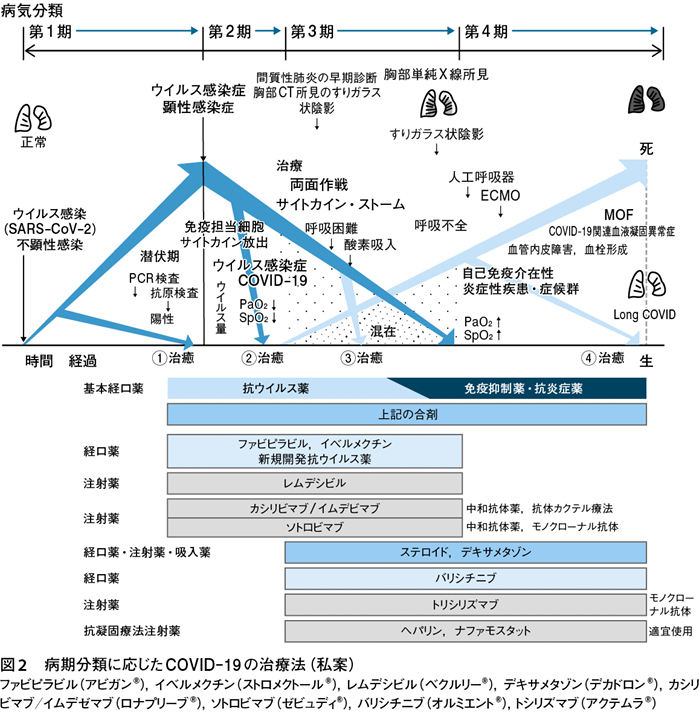
抗ウイルス薬は,患者のウイルスコピー数の増加が旺盛で,その量の多い時期,すなわちウイルス検査陽性の不顕性感染や,発病初期の顕性感染症の早期に投与する。この時期を失するとこの薬剤の効果がみられない2)~13)。
次にウイルスにより惹起される自己免疫介在性炎症性疾患・症候群に対しては,ウイルス検査が陽性,パルスオキシメーターで血中酸素飽和度の低下,さらに胸部CT検査ですりガラス陰影の所見が存在するトリアス(3徴候)がみられたならば,高まった生体(免疫)防御機能を一時的に抑制して,徐々に免疫能を上げる治療に軸足を移す(図3)16)。
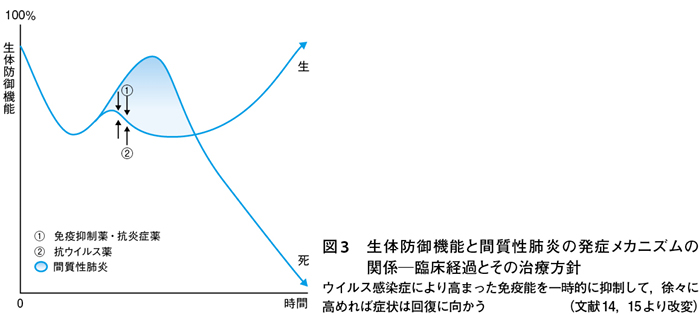
その目的のためにまず副腎皮質ステロイドの投与,それでも効果がみられない場合は,サイトカイン産生・分泌細胞を抑制するモノクローナル抗体を併用すればよい2)~13)。
この時期には患者のウイルス量(コピー数)は減少し,場合によってはウイルスPCR検査が陰性となり,患者のウイルスは消退している17)。
(3)現場の救急医は何を求めているのか
救急の現場で忙しく飛び回っている医師やメディカル・スタッフには,一刻も早い「対応と治療」が要求される。このため厚生労働省推奨の「重症度別マネジメント」のような細分化され複雑で難解な投与基準は極めて利用しづらい。したがって,誰でも一目見れば理解しやすい「患者の病態を引き起こしているウイルス(量)と生体防御機能の相関関係を基に,使用薬剤における効果のメカニズム」を考慮した単純な薬物療法のほうが利用しやすい。simple is the bestである。
2. 酸素ステーション設置の利点と問題点
菅義偉前首相の肝いりで,全国に200カ所,酸素ステーションが設置される予定になっている。その設置は,医師により入院が必要と判断されたCOVID-19患者が,満床のため病院に入院することのできない場合,搬送先の病院が確定するまでの間,酸素投与の応急処置が受けられることを目的としている。
都道府県知事から「所轄の区域内」に設置した酸素ステーションでも抗体カクテル療法を使用できるようにしたいとの提案がなされた。それに対してある医師から「酸素が必要な患者は,単なるウイルス感染症から,重症になる自己免疫介在性炎症性間質性肺炎に病態が移行しているのであまり効果がみられないのではないか」との懸念が筆者に寄せられた。
確かにその通りで,この時点で抗体カクテル療法を実施しても期待通りの効果がみられず,後の祭りかもしれない。「抗体カクテル療法」は,周知の通り「2種類のモノクローナル抗体の混合薬剤」である。
理論上,SARS-CoV-2のスパイク蛋白の別々の部位に作用して相乗効果を発揮する。したがって,ウイルス検査をして陽性の不顕性患者や顕性感染症者で,発病早期のウイルス量(ウイルス量を基礎とした病期分類の第1期と第2期)が多い病期に効果がある。しかし息苦しさを感じ,酸素が必要な患者は,病期分類の第3期と第4期を迎え,病状がかなり進行している(図2)。この時点では既にサイトカインが放出され,サイトカインストーム(嵐)が発生し,その結果としてウイルス量が減少に転じている。パルスオキシメーターで測定すれば血中酸素飽和度は低下し,胸部CT写真を撮ればCOVID-19に併発した間質性肺炎にみられる特徴的な所見,「すりガラス陰影」が見つかる。このような病態は,自己の免疫能が異常に高まったことにより,スズメバチが巣に群がっているように己の肺組織にリンパ球,特にTリンパ球がぎっしりと感染肺胞細胞にとりついていると推測される。そしてSARS-CoV-2の標的受容体ACE2が多く発現している肺胞Ⅱ型上皮細胞が障害されれば,肺胞囊の含気性を保つサーファクタントの産生が抑制され,肺胞がつぶれて肺胞壁が重なり,O2/CO2のガス交換ができなくなるので,患者にとって今までに経験したこともない息苦しく窒息しそうな閉塞感と恐怖を覚える16)18)。ときに反対に多幸感に浸るhappy hypoxia(幸せ低酸素血症)を起こすこともあることは以前報告した3)~5)。
この時点で最も必要な薬剤はむしろ副腎皮質ステロイドなどの免疫抑制薬や抗炎症薬であり,この瞬間に投与しなければ,患者は呼吸不全に陥り,苦しみながら酸欠死する。したがって,この遅い時点で貴重な抗体カクテル療法を実施しても,呼吸不全の改善効果は期待できないし,副作用や有害事象が出現する可能性が高い。もし本薬剤を投与するならば,前に述べたように「早期に投与」すべきである。
この間質性肺炎は自己抗体と同種抗体の違いがあるものの,臓器移植の急性拒絶反応と同様なある種の免疫介在性炎症性反応である。細胞性免疫からみればTリンパ球関連性炎症性疾患であることも説明してきた。ステロイドは,急性拒絶反応や間質性肺炎の「出来上がった病態」で使用するよりも,それより早期に使用すれば,免疫反応が主体であるので病状は速やか改善する。遅きに失すれば当然薬剤の効果は弱くなるので,完全寛解は難しく,さらに病態が不可逆性になれば肺の組織は線維化が進み硬くなり含気性を失い,肺移植しか助かる道はない3)~5)8)~10)。
したがって,抗体カクテル療法は酸素ステーションでの常備薬としては保存が難しい。有効期限が短く,提供数が限られている高価な「モノクローナル抗体のカクテル薬剤」よりも,むしろ長年様々な疾患に応用され,どの救急箱にも備えられて臨床医が使い慣れている安価なステロイドのほうが適している3)~5)8)~10)。
●新興感染症を迎え撃つ「拠点専門病院」の重要性
酸素ステーションの根本的な問題として,呼吸機能が低下して入院が必要とされるCOVID-19患者は,病期分類ではかなり進んだ第3期以降の患者であり,いつなんどき,その病状が悪化するかもしれない2)~5)10)13)。したがって,戦時中に簡易的に作られた野戦病院まがいの中途半端な施設にCOVID-19患者を一時的に収容し,一過性の姑息的な対症療法をすることは患者にとって,かえって危険を伴うかもしれない。
さらに十分な設備が整っていない施設に医師を含めた医療従事者が派遣されても,重症化する率の高い患者を診ることは不安で,市民が期待しているほどの医療や看護が提供できないことも念頭に置かなければならない。
今後,いくら医学・医療が進歩しても,人類がこの世に生きている限り,新興感染症の脅威に曝されるので,長期的な展望に立って,予防医学も含めた設備の整った感染症の「拠点専門病院」の設立が必要である。
終わりに
COVID-19の治療には,患者のウイルス量と生体防御機能を基本に作成した病期分類に応じて適切な治療薬を投与することの重要性を提案した。併せて,最近,設置され始めている酸素ステーションの問題点について述べた。
【文献】
1) 厚生労働省:新型コロナウイルス感染症(COVID-19)診療の手引き. 第6.0版, 2021年11月2日.
2) 高橋公太:医事新報. 2021;5077:29-37.
3) 高橋公太:日臨腎移植会誌. 2021;9(1):44-56.
4) 高橋公太:腎と透析. 2020;89(4):735-43.
5) 高橋公太:腎と透析. 2021;90(2):289-301.
6) 髙橋公太:医事新報. 2021;5050:72.
7) 高橋公太:医事新報. 2021;5053:54.
8) 高橋公太:医事新報. 2021;5055:65.
9) 高橋公太:新型コロナによる肺炎は移植患者の感染症に酷似, 論座 朝日新聞, 2021年2月23日.
[https://webronza.asahi.com/science/articles/2021022200005.html]
10) 高橋公太:医事新報. 2021;5064:26-32.
11) VasanthiDharmalingam P, et al:Drug Discov Today. 2021;26;1265-74.
12) 宮川義隆:日内雑誌. 2020;109(12):2477-83.
13) 高橋公太:医事新報. 2021;5083:38-46.
14) 高橋公太, 編:臓器移植におけるサイトメガロウイルス感染症. 日本医学館, 1997.
15) Takahashi K:ABO-incompatible kidney transplantation. Elsevier, 2001.
16) 細川芳文:東医雑誌. 2020;73(10):9-11.
17) To KK, et al:Lancet Infect Dis. 2020;20(5):565-74.
18) 北岡裕子:COVID-19肺炎における肺虚脱~全集中silicoの呼吸・壱の型・肺胞変化(へんげ). m3.com, 2020.
[https://www.m3com/open/clinical/news/article/853694/]















































