お知らせ
ハーレクイン症候群の診断・治療

【Q】
3歳,男児。夏場に運動などで体を動かすと,顔の右半分だけが赤くなることを主訴に受診。一昨年の夏からこの症状に気づき,春,秋,冬は認めなかった。発汗については気をつけていなかったとのことで不明。紅潮は体幹・四肢には認めない。受診時は症状を認めず,また眼瞼下垂や縮瞳も認めなかった。眼孔径は左右対称であり,対光反射は正常であった
ハーレクイン症候群を疑い,その原因検索として,左上縦隔の第3胸椎レベルの神経鞘腫による交換神経損傷の有無を確認するため頸胸部単純CT撮影を施行したが,明らかな腫瘍性病変を認めなかった。頭部CTでは,脳幹部を含めて異常なく,右顔面深部血管腫も否定的であった。周産期,既往歴,家族歴に特記事項なし。
今後の本例の確定診断にあたってどのような検査が必要か。また,ハーレクイン症候群であれば,何か治療法はあるのか。(東京都 N)

【A】
発汗部位を詳細に分析することが交感神経障害レベルの推定に有用である。障害レベルを推定できたとしても画像検査で病変を同定できず,特発性と判断される例も多いが,経過観察が必要である。予後は基礎疾患による
病巣診断と検査
ハーレクイン症候群(Harlequin syndrome ;HS)は,発作性に生じる片側顔面の紅潮・発汗過多のことであり,1988年,Lanceら1)によって命名された症候である。紅潮側を患側と思って受診する患者が多いが,通常は紅潮側には異常を認めない。この場合,患側は非紅潮側であり,顔面を支配する交感神経障害による発汗障害と皮膚血管拡張反応の消失のために,正常に血管拡張し紅潮した健側が目立ち,赤く見えると考えられている。
HSの病巣を理解するために,顔面の発汗,皮膚血管を支配する交感神経経路について述べる(図1)。瞳孔・眼筋を支配する交感神経は胸髄T1レベルから,顔面と頸部皮膚へはT2・3レベルから分枝する。したがって,ホルネル(Horner)症候群のように縮瞳,眼瞼下垂を伴うか否かは,病巣診断に必須の所見である。また,上頸神経節からの節後線維は顔面のみに分布しており,内頸動脈枝は前額や鼻,外頸動脈枝は下顔面を主に支配している。
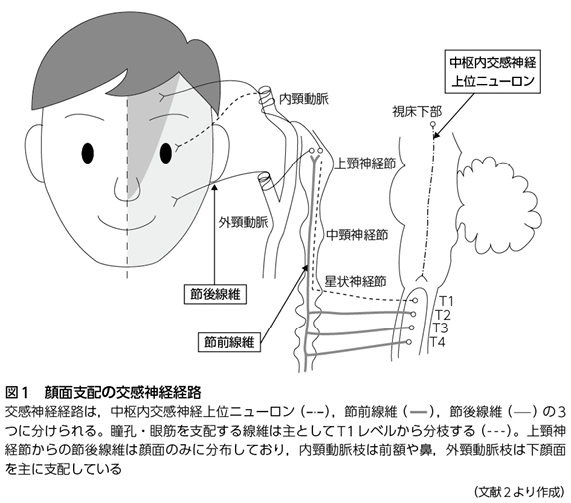
このことから顔面の発汗障害が片側すべてではない症例や,頸部の発汗に左右差がない症例の病変は節後線維と推定できる。前額や鼻,下顔面,頸部,また上肢の発汗に左右差があるか確認し,肺尖部や上縦隔病変について胸部CT検査,頸部腫瘤や内頸・外頸動脈病変について超音波検査やMRAを含むMRI検査,頸胸髄の髄内腫瘍・脊髄への圧迫や頭蓋内病変についてCT/MRI検査などを検討する。
病巣部位を同定するために,点眼試験による瞳孔異常および眼瞼下垂の有無の確認,またMinor法(図2)やサーモグラフィによる発汗障害部位の評価,そして腱反射消失の有無の確認,頭頸胸部画像検査を用いた器質的病変の確認や手術や処置の既往,自己免疫異常やウイルス感染などの検索を行う必要がある2)。特に発汗部位を詳細に評価することが病巣部位の特定に非常に有用である。

HSの原因
乳幼児では,分娩時,頸部腫瘍摘出時などの頸部交感神経障害などが原因とされることが多い。成人例ではHSを初発症状として受診し,肺癌や神経鞘腫などによる交感神経障害が明らかになることもあり,基礎疾患の検索を行うよう注意喚起する報告が増えている2)。原因が明らかではないHSは,ホームズ・アディー(Holmes–Adie)症候群,アディー症候群に分節型無汗症を合併したロス(Ross)症候群,ギラン・バレー(Guillain–Barré)症候群などの病態と類似した交感神経節,網様体神経節,後根神経節を含む広範な神経節炎の部分症状とする考え方が有力である3)。神経節炎としての特発性HSと,基礎疾患に伴って生じるHSとを区別することが重要であると考える。
HSの治療
症候性HSに対しては原疾患治療を行い,特発性HSでは生活に重度の支障をきたしている場合に限り,紅潮側の交感神経遮断術を考慮するとされている4)。一例では,神経ブロックでの効果を確認した上で,紅潮側の星状神経節切除術が奏効したと報告されている1)。
しかし侵襲的治療では,肋骨横突起切除下にT2・3交感神経切除術を受けたことでHSは消失したものの,後遺症としてT1神経根痛を呈した報告5)もあり,ホルネル症状,神経損傷,出血や気胸,感染症のほか,術後長期にわたって代償性発汗がどの程度出現するか,合併症の有無などもふまえて検討が必要である。健側の正常機能を除去することは推奨されるものではない。
0.5%レボブピバカインでの星状神経節ブロックを5回施行した後,発作性の発汗が消失したまま,紅潮も気にならない程度に落ち着き,切除術に至らなかったことから,星状神経節神経ブロックを繰り返して行うことを非侵襲的治療として推奨する報告もある6)。
当科で経験したHSでは,基礎疾患を除外し,推定される病巣と病態を患者に理解してもらう段階で,発作性紅潮に対して侵襲的治療を希望した患者はいない。
【文 献】
1) Lance JW, et al:J Neurol Neurosurg Psychiatry. 1988;51(5):635–42.
2) 二宮充喜子:神経内科. 2012;77(2):127-32.
3) Drummond PD, et al:Ann Neurol. 1993;34(6): 814–9.
4) Willaert WI, et al:Acta Neurol Belg. 2009; 109(3):214–20.
5) Sribnick EA, et al:Neurosurgery. 2011;69(1): E257–9.
6) Reddy H, et al:Br J Dermatol. 2013;169(4): 954–6.
7) 二宮充喜子, 他:Visual Dermatology. 2008;7(9): 1012–3.