お知らせ
第2章3 スルホニル尿素(SU)薬
- 登録日:
- 2018-08-08
- 最終更新日:
- 2018-09-04
1 適格例と不適格例を知ろう
◎ 適格例
1 インスリン分泌が低下している例
2 空腹時の血糖値が高い例
× 不適格例
1 腎機能障害が高度な例
2 低血糖を認知できないような高齢者
3 食事時間が不規則な例
4 食事療法が遵守できない例
5 高度肥満でインスリン抵抗性が強い例
✓ 副作用および注意点
1 SU薬の投与中は低血糖と体重増加の有無に注意を払うべきである。
2 低血糖は空腹時に起こりやすいので,食事の間隔が開いてしまったり,摂食量が少ないときは注意を促すようにする。
3 普段より活動量が多いときも注意が必要で,不要な低血糖を起こさないよう予防についても指導を行う。
4 さらに,シックデイには休薬または減薬するようあらかじめ説明する。
5 高齢者の場合,低血糖症状に気づきにくく,低血糖が遷延する場合があるので,糖質摂取後も慎重に観察する。
6 ただし,低血糖を強調しすぎるとその不安から余計な間食をしてしまい,かえってコントロールが悪化する場合があるので,患者個人に適した指導も必要である。
7 SU薬は腎排泄性なので腎機能が低下している例では,重症度やコントロール状況に応じて減薬調節を行うか,他の薬剤またはインスリンへ切り替える。
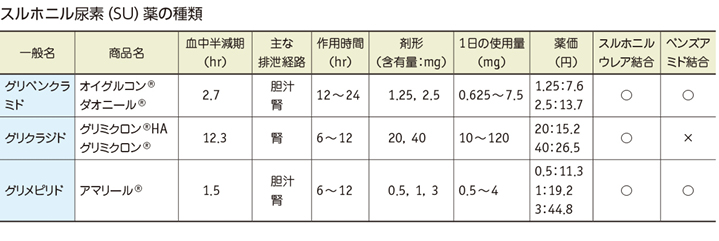
2 作用機序の概略
▪膵β細胞に直接作用し,インスリン分泌の増強を介して血糖を低下させる薬剤である。
▪通常,グルコースが膵β細胞内に取り込まれると解糖系とミトコンドリアで代謝され,この過程で生じたATPが細胞膜上のKATPチャネルを閉鎖する。これにより細胞膜の脱分極が起こり,膜電位が上昇,電位依存性Ca2+チャネル(VDCC)が開口し,細胞内へCa2+が流入する。細胞内Ca2+濃度の上昇によりインスリン分泌顆粒の開口放出が引き起こされる(図1)。
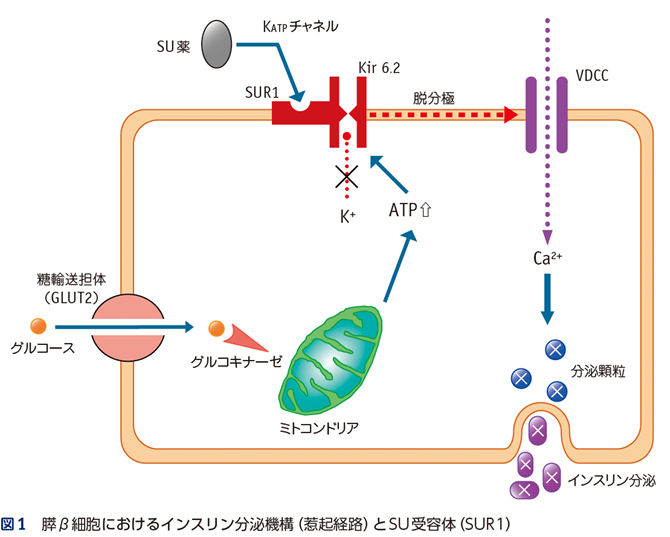
▪一方,SU薬は膵β細胞内の糖代謝系を介さず,SU受容体(SUR)への結合によりKATPチャネル活性を直接的に抑制することで,インスリンの分泌を促進させる。したがって,細胞内糖代謝障害が生じている2型糖尿病膵β細胞においてもインスリン分泌増強作用が認められる。
▪SURにはisoformが存在し,膵β細胞にはSUR1が,心筋や骨格筋にはSUR2Aが発現している。同じSU薬でもグリベンクラミドとグリメピリドはベンズアミド骨格を有しており(図2),臨床的に用いられる濃度下でSUR2Aにも結合し,心筋細胞膜上のKATPチャネルを閉じることが示されている1)。
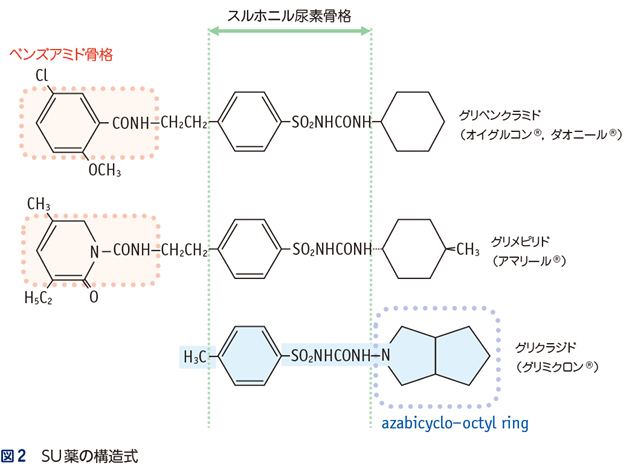
▪さらに,グリベンクラミドは心筋梗塞など心筋細胞が虚血を受けた際,壊死の広がりを抑えるなど生体にとって有利に働くischemic preconditioningという現象を,KATPチャネルを閉じることで解除してしまう可能性が報告されている2)。
▪一方,グリクラジドは臨床的な濃度下でもSUR2Aには結合せず,心筋のKATPチャネルを閉じないこと,さらには血小板凝集抑制作用や抗酸化作用を介して膵β細胞に対してむしろ保護的に作用する3)といった効果を有していることが示されている。グリクラジドが持つ抗酸化作用の発現には,この薬剤の構造の中にアザビシクロオクチル環(azabicyclo-octyl ring)があることが重要と考えられている。
3 スルホニル尿素(SU)薬を使用するコツ
▪SU薬はわが国で50年以上にわたり使用され,細小血管症抑制のエビデンスもあるが,近年は血糖の変動を抑えて低血糖が少なく,体重増加をきたしにくい薬剤が主流となり,第一選択薬として使われることは少なくなっている。
▪しかし血糖降下作用は強いので,インスリン分泌不全を生じやすい日本人2型糖尿病には有効な例も多く,この薬剤の特性を理解して適切な症例へ投与することが重要である。
▪2008年に発表されたADA/EASDコンセンサスによる2型糖尿病治療アルゴリズムでは,薬剤選択のステップ2にSU薬が入っているが,その注釈にグリベンクラミドは除くと記されている。すなわち,グリベンクラミドはもう使用すべきでないSU薬と位置づけられたのである4)。これは,グリクラジドに比べて低血糖や心血管疾患の発生頻度が有意に高い等と報告されたためであり,実際,グリベンクラミドを新規に処方することはほとんどなくなったと言っても過言ではない。
▪一方,グリメピリドとグリクラジドの使用頻度は依然高いが,作用時間の長いSU薬は膵β細胞の疲弊を助長する恐れもあり,血糖をコントロールしうる必要最小量での加療が重要である。通常,グリメピリドは0.5mg,グリクラジドは20mgの低用量から開始し,効果が不十分な場合には低血糖がないことを確認しながら増量を行う。ただし,効果があまり得られない場合,さらに増量しても多くは改善しないため,他の経口薬の併用,あるいはインスリン治療への切り替えを検討すべきである。
▪また,腎機能障害が重篤な場合は中止とし,中等度の場合は減量や中止を考慮する。

4 実際の使用症例
症例① 60代女性,主婦,BMI 21(上乗せ例)
1 5年ぶりの健診で空腹時血糖187mg/dL,HbA1c 8.9%を指摘される。
↓
2 食事は規則的だったが間食が多く,運動量は少なかった。父方家系に糖尿病を認めたが,既往歴に特記事項はなく,糖尿病性合併症も認めなかった。
↓
3 食事・運動療法の指導とともにDPP-4阻害薬で治療を開始。半年間でHbA1c 7.4%まで低下したが,それ以上は改善せず,空腹時血糖も140mg/dL前後と高値が持続した。
↓
4 空腹時血中Cペプチドを測定したところ,0.6ng/mLと低値を示しており,第二選択薬としてグリミクロン®HA 20mg朝1回の上乗せを行った。
↓
5 2カ月後,空腹時血糖112mg/dL,HbA1c 6.5%まで改善し,以後も6%台前半を維持している。
↓
6 低血糖を疑わせる症状や体重増加もなく,処方を継続している。
症例② 70代前半,男性,無職,BMI 24(減薬例)
1 20年来の糖尿病で,経口薬治療を受けている。ここ2〜3年はグリメピリド1.0mg,ジャヌビア®50mg,ボグリボース0.9mgを内服し,HbA1c 6.5〜7.0%で経過していた。
↓
2 腰部脊柱管狭窄症のためほとんど運動をしていなかったが,手術を受けたところ痛みが軽減し,少しずつ散歩ができるようになった。
↓
3 活動量の増加に伴いコントロールは改善し,HbA1cが6.0%前後へ低下した。
↓
4 低血糖を訴えることはなかったが,「高齢者糖尿病の血糖コントロール目標」を参照し,グリメピリドを1.0mgから0.5mgへ減量した。
↓
5 その後,HbA1c 6.5%前後となったが,さらに運動量が増える可能性もあり,処方は変更せず経過をみることにした。
文 献
1) Gribble FM, et al:Diabetes. 1998;47(9):1412-8.
2) Lee TM, et al:Circulation. 2002;105(3):334-40.
3) Kimoto K, et al:Biochem Biophys Res Commun. 2003;303(1):112-9.
4) Nathan DM, et al:Diabetes Care. 2009;32(1):193-203.































