お知らせ
【日常診療ポイントガイド】成功率UPを目指せ!禁煙支援のコツ[プライマリケア・マスターコース]
1 プライマリケア医には「毎日が世界禁煙デー」!
No.4686 (2014年02月15日発行) P.64
加藤正隆 (かとうクリニック院長(愛媛県新居浜市))
登録日: 2014-02-15
最終更新日: 2017-09-19
- コーナー: 学術・連載
- プライマリケア・マスターコース

連載開始に当たって
禁煙支援はプライマリケア医に必須のスキル
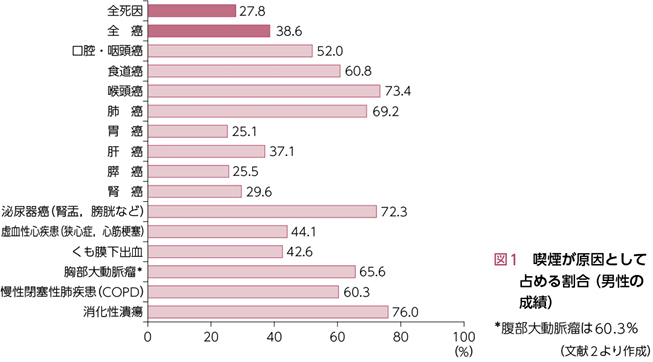
我が国の非感染性疾患と傷害による成人死亡の主要な決定因子は喫煙と高血圧であり,喫煙によって,がんで7.7万人,循環器疾患で3.3万人,呼吸器疾患で1.8万人,計約13万人が亡くなっていると推定されている1)。男性の場合,がん全体では原因の約40%が喫煙と考えられ,喉頭癌,泌尿器癌,肺癌,食道癌,口腔・咽頭癌などは喫煙の影響が50%を超えている。消化性潰瘍,胸腹部大動脈瘤,COPDでは60%以上,虚血性心疾患,くも膜下出血では40%以上で喫煙が原因と考えられている(図1)2)。

一方,受動喫煙では,肺癌,心筋梗塞に限った検討でも我が国では年間約6800人が亡くなっていると推定されている3)。また,デンマーク国立公衆衛生研究所からは,「喫煙者は非喫煙者に比べて12年も健康寿命が短く,病苦や障害で苦しむ期間が5年長く,7.6年早く亡くなっていた」という報告がある4)。
医師不足や医師の過重労働が社会問題となっている今,プライマリケア医は診療時間のかなりの部分をこのようなタバコ関連疾患の患者に費やしており,タバコによる悲劇にいつも直面している。予防できる疾病原因の中で最大のものがタバコであるが,日本人の喫煙率は約20%と先進国としては未だに高い。
2006年に禁煙治療が保険適用になり,「喫煙はニコチン依存症という病気」「喫煙者は患者」「ニコチン依存症は医療機関で治療を」という認識が広がってきている。厚生労働省は第二次健康日本21の中で,希望者が禁煙することを目標にして「2022年までに成人喫煙率を12%に下げる」数値目標を定めた。この目標達成のためにプライマリケア医の果たすべき役割は大きい。日本プライマリ・ケア連合学会による「総合診療専門医が備えるべき臨床能力の例示」にも,外来での例の中に「禁煙指導ができる」が掲げられた。
本連載では,日常診療,禁煙外来,フォローアップに場面を分けて,禁煙支援のポイントを解説していく。禁煙支援がプライマリケアの現場にルーチンワークとして根づくことに少しでも寄与できれば幸いである。
今週の場面
「日常診療での禁煙支援」
命を守るにはタバコを吸わないことが最も重要であり,非喫煙者は受動喫煙を避けることが必要である。つまり,どのような患者に対しても禁煙支援や受動喫煙の健康影響等の情報提供が大切である。
プライマリケア医は毎日様々な疾患の患者や家族に数多く出会うので,1つ1つの介入効果は小さくても,その積み重ねがやがては大きな効果となって表れる。WHOが提唱しているように(図2),「毎日が世界禁煙デー」という意識をすべてのプライマリケア医が持って日常診療に臨むことが期待される。
まず,禁煙支援の環境を整えよう
・ 泳げない人がスイミングコーチをすることは考えられない。プライマリケア医をはじめメディカルスタッフは,患者のロールモデルとしてタバコを吸わないことはもちろん,医療機関はタバコフリー(ニコチン依存症管理料算定の施設要件である敷地内禁煙はもちろん,できればタバコ持ち込み禁止)とする。待合室や診察室にタバコ関連疾患,禁煙治療や受動喫煙の健康影響等に関するポスターやパンフレットを用意する。
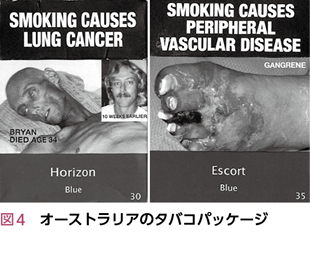
・ タールジャー(1日に1箱吸う喫煙者が1年間で体内に取り入れるタール量を示すモデル,図3)やタバコ対策先進国の画像による警告つきタバコパッケージ(図4)は,視覚的に禁煙の重要性を高めるのに効果的である。
・呼気中一酸化炭素濃度測定器は禁煙の重要性を高めるとともに治療効果の確認に有用であり,ニコチン依存症管理料算定の施設要件でもあるので禁煙治療には必須の機器である。

「禁煙のためのABC(R)」(表1)5)を実施しよう

・プライマリケア医やメディカルスタッフは日常診療で出会うすべての人に,禁煙の声かけや受動喫煙の健康影響の情報提供を行うことが重要である。そのためには喫煙・受動喫煙の有無,禁煙の希望を聞く必要がある。禁煙希望の人には禁煙治療を,自施設で禁煙治療ができない場合は禁煙外来を紹介する。
A:Ask
すべての患者に,受診ごとに,喫煙・受動喫煙状況と禁煙の希望を聞いて,記録しよう。
まず「吸う,やめた,もともと吸わない」を確認する。吸う場合は,「本数,期間,禁煙の希望,禁煙経験,禁煙の自信」などを把握すると,より個別的な支援につながる。非喫煙者には,受動喫煙状況を確認する。
B:Brief Advice
短時間で,喫煙者には禁煙を,非喫煙者には受動喫煙の健康影響をアドバイスし,記録しよう。
・ 喫煙と現在の健康問題との関連や禁煙の効果など,禁煙の「重要性」を個別的に伝える。
「できれば禁煙したほうがいい」というような伝え方では,「禁煙しなくてもいい」と受け取られかねない。禁煙は優先順位の高い課題であることをはっきり伝えることが必要である。自力での禁煙は困難であるが,禁煙治療で「楽に」「失敗が少なく」「健康保険適用要件を満たせば費用も比較的安く」禁煙できることを情報提供する。
・非喫煙者には受動喫煙の健康影響をアドバイスする。
C:Cessation
ただちに禁煙を希望する患者には治療を実行しよう。
R:Refer
自施設で禁煙治療ができない場合は,他施設の禁煙外来を紹介しよう。
禁煙治療を実施している医療機関等の情報は下記を参照。
日本禁煙学会「禁煙外来・禁煙クリニック一覧」
http://www.nosmoke55.jp/nicotine/clinic.html
患者の喫煙ステージ(表2)6)を考慮し,ステージに合ったアドバイスをしよう

・ 禁煙外来は準備期以降の患者への関わりが主になるが,プライマリケア医は前熟考期をはじめすべての喫煙ステージの患者に対する介入が可能なのが特徴である。喫煙ステージを正確に把握し,ステージに合った支援を心がける。
【症例】患者家族による受動喫煙へのアプローチ
昨夜から咳・喘鳴が続く1歳の男児を連れて来院した22歳の母親。妊娠中は禁煙したが,出産後再喫煙。1日20本喫煙継続中。育児のストレスが大きいので,禁煙はしたくないと思っている。夫も喫煙者で,禁煙することに関心がない。吸入処置後,男児の喘息症状は改善した。
■支援のコツ
・この母親のような前熟考期の患者にストレートに禁煙を勧めると,かえって「抵抗」を生むことが多い。まずは思いを受け止めて,受動喫煙による赤ちゃんへの健康影響やニコチン離脱症状が喫煙者のストレスの本質であることを伝えて,重要性を高めるよう試みる。禁煙したいと思った時に利用可能な情報を簡潔に提供しておくのがポイントである。
■Adviceの例
・「喘息発作が落ち着いてよかったですね。妊娠中は頑張って禁煙していたのですね。ご存知とは思いますが,タバコは赤ちゃんの喘息の大きな原因になりますし,肺炎・中耳炎や乳幼児の突然死も起こしやすくなります。育児ストレスは大変なようですが,タバコを吸うと育児の負担が軽くなるでしょうか。育児ストレスが変わらない上に,ニコチンが切れてイライラするストレスまで加わってしまいますよね」
・「タバコをやめようかなと考えた時には,楽で失敗が少ない禁煙治療がありますので相談してくださいね。今日はパンフレットもお渡ししておきますから,ご主人にも読んでもらってくださいね」
【症例】慢性疾患で通院中の患者へのアプローチ
55歳,男性,会社管理職,既婚。喫煙は17歳から,1日20本。2型糖尿病で,DPP-4阻害薬を内服治療中。HbA1cは6.5%。会社が屋内禁煙になり,禁煙しなければと思い始めてはいるが,これまで何度も禁煙に失敗しているので自信がない。
■支援のコツ
・このような熟考期の患者には,本人に関連の大きい情報を提供して重要性を高めながら,プライマリケア医やメディカルスタッフが一緒に支援することを伝えて自信を高めてもらう。まずはこれまでの禁煙方法や再喫煙のきっかけを聞き,再喫煙は単なる失敗ではなく「よい練習」「貴重な経験」と捉えて,自信を高めるために「これまでの経験を次の禁煙に活かす」ように対処方法をアドバイスするのがポイントである。
■Adviceの例
・「糖尿病の方が喫煙を続けていると,神経障害,網膜症,腎症,動脈硬化などの合併症を起こしやすいことが報告されています。合併症を防ぐためにも,私たちと一緒に禁煙に取り組んでみませんか」
・「禁煙中に再喫煙してしまうのはよくあることです。これまでの経験を活かして,対策を考えましょう。まずは再喫煙の状況を話してくれませんか」
◉文 献
1) Ikeda N, et al:PLoS Med. 2012;9(1):e1001160.
2) Katanoda K, et al:J Epidemiol. 2008;18(6):251-64.
3) 片野田耕太, 他:厚生の指標. 2010;57(13):14-20.
4) Brønnum-Hansen, et al:Tob Control. 2001;10(3):273-8.
5) New Zealand Smoking Cessation Guidelines
[http://www.health.govt.nz/publication/new-zealand-smoking-cessation-guidelines]
6) 中村正和 監訳, ジェイムス・プロチャスカ 著:チェンジング・フォー・グッド. 法研, 2005.
7) U.S. Department of Health and Human Services, Public Health Service: Treating Tobacco Use and Dependence:2008 Update.
MEMO 禁煙支援はチーム医療で
多忙なプライマリケア医が禁煙支援の大部分を自分で行おうとすると大きな負担となり,診療も滞りがちになってしまう。一方,受付スタッフ,看護師,医師,薬剤師,栄養士,理学療法士,ケアマネージャー,介護士などプライマリケアに関わる様々な職種のスタッフから次々と禁煙を勧めるアプローチがあれば,患者の中で禁煙の重要性が大きく高まることが期待される。米国でのメタアナリシス(図5)では,複数の職種が支援に関わると禁煙効果が2.5倍になることが報告されている7)。気をつけなければならないのは,担当者によって対応が異なると重要性が高まらない可能性があることである。チーム医療に関わる全員が「禁煙は重要でかつきわめて高い優先順位で取り組むべき課題」という認識を持って禁煙支援に関わることが必要である。









































