お知らせ
第4章 主要治療薬の特徴と使いわけ[特集:アレルギー性鼻炎のトータルマネジメント]
Point 1 症状の病型と重症度から薬剤を選択する。
Point 2 適切な併用療法を積極的に行う。

Point 3 第2世代抗ヒスタミン薬,抗ロイコトリエン薬では,わずかな症状が出たら初期療法を開始する。
Point 4 鼻噴霧用ステロイド薬は通年性アレルギー性鼻炎,花粉症で鼻汁・くしゃみ型,充全型を問わず軽症例から用いられ,中等症以上では標準的に用いられる。
Point 5 鼻噴霧用ステロイド薬の特徴は,①効果は強く, ②効果発現は約1~2日と早く, ③副作用は少なく, ④鼻アレルギーの3症状に等しく効果があり, ⑤投与部位のみに効果が発現する。
Point 6 鼻噴霧用ステロイド薬には様々な剤形があり,患者の希望に併せて最適なものを選択することがアドヒアランスの向上につながる。
1 鼻炎症状・治療薬
1 鼻症状から病型と重症度を診断するには?
アレルギー性鼻炎はⅠ型アレルギーの病態を示す典型的な疾患である。すなわち,抗原抗体反応によって肥満細胞が活性化し,ヒスタミンの放出によって知覚神経が刺激される。これらは,主として抗原誘発後の数分以内に即時相反応として現れる。また脂質メディエーターが産生され血管拡張や炎症細胞の遊走が起こるが,これらは遅発相反応として数時間後に引き起こされる反応である1)。
知覚神経が刺激されると,患者にはくしゃみ発作が起こる。ヒスタミンは鼻腺にも分布しており,くしゃみと同時に鼻汁分泌が起こってくる。「くしゃみ・鼻漏」は,このようなヒスタミンによる病態が臨床症状の前面に現れている病型である。多くの場合,くしゃみと鼻漏はほぼ同じ程度に症状が発現するので,この2つの症状を一緒に扱っている。
一方の「鼻閉」は,くしゃみ・鼻漏は軽度で,主な臨床症状が鼻づまりの症例である。ロイコトリエンやトロンボキサンなどの脂質メディエーターによって,鼻粘膜血管,特に容積血管が拡張するため,患者は鼻づまりに悩まされる。好酸球などの遊走細胞もこれらの症状に強く関与している。
わが国の『鼻アレルギー診療ガイドライン2013年版』(以下,ガイドライン)では,アレルギー性鼻炎の病型を「くしゃみ・鼻漏型」「鼻閉型」「充全型」の3つに分類している。くしゃみ・鼻漏の症状が鼻閉の症状よりも重症度の高いものを「くしゃみ・鼻漏型」と定義している。「鼻閉型」はその逆で,鼻閉がくしゃみ・鼻漏よりも重症の場合をいう。「充全型」はくしゃみ・鼻漏と鼻閉が同程度の場合である(表1)1)。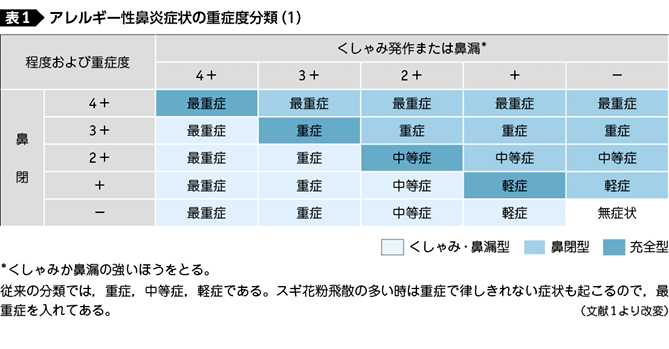
では,実際の各症状の重症度はどのように決められているのだろうか。ガイドラインでは,表2 1)のように詳細に定義されている。くしゃみの回数や鼻をかんだ回数を正確に数えることは難しいので,アレルギー日記などを適宜使用して正確な臨床診断に役立てると便利である。鼻閉は数値化できないので,患者の自覚症状(印象)を基準にしている。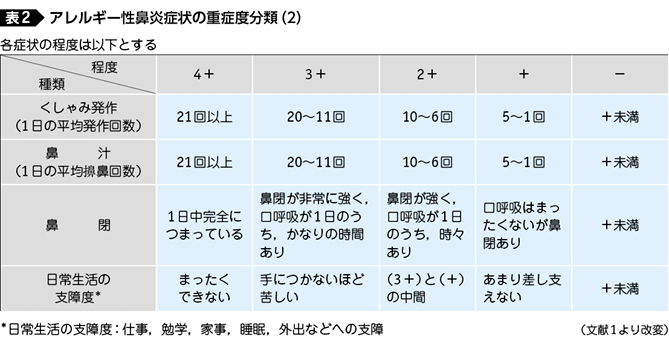
2 ガイドライン2013年版による薬剤選択の具体的な方法は?
ガイドラインでは,通年性鼻炎と花粉症について,病型と重症度に応じた治療方法を推奨している(表3・4)1)。
(1)通年性アレルギー性鼻炎
まず患者の症状から重症度を判断し,軽症であれば①第2世代抗ヒスタミン薬,②ケミカルメディエーター遊離抑制薬(遊離抑制薬),③Th2サイトカイン阻害薬のうちいずれか1剤を使用する。中等症以上の場合には併用療法,つまり2種類以上の薬剤の使用が推奨されている。ここで注意が必要なのは,中等症以上では病型を考慮して薬剤選択を変更するという点である。
中等症「くしゃみ・鼻漏型」では,①第2世代抗ヒスタミン薬,②遊離抑制薬,③鼻噴霧用ステロイド薬の単独使用,または①もしくは②に③を併用する。
中等症の「鼻閉を主とする充全型」では,①抗ロイコトリエン(抗LTs)薬,②抗プロスタグランジンD²(抗PGD²)・トロンボキサンA²薬(TXA ² 薬),③Th2サイトカイン阻害薬,④鼻噴霧用ステロイド薬のいずれか1つ,あるいはそれぞれの内服薬(①,②,③)に④を併用する。
重症「くしゃみ・鼻漏型」では,鼻噴霧用ステロイド薬に第2世代抗ヒスタミン薬を併用する。「鼻閉を主とする充全型」には鼻噴霧用ステロイド薬に抗LTs薬または抗PGD ²・TXA ² 薬を併用することが勧められている(表3)1)。
(2)花粉症
花粉症では,以上に解説した通年性アレルギー性鼻炎よりも重症度の高い症例が多く,シーズン中の症状の変化もダイナミックなので通年性が軽症・中等症・重症と3段階に分類されているのに対し,花粉症では軽症・中等症・重症・最重症の4段階となっている(表4)1)。これはスギ花粉症を対象に検討されているものであるが,他の花粉症ではこれよりも通年性アレルギー性鼻炎の推奨薬剤でコントロール可能であろう。

軽症では①第2世代抗ヒスタミン薬で治療を始めて,必要であれば②鼻噴霧用ステロイド薬を追加する。
中等症以上では,やはり病型によって処方内容を考慮する。「くしゃみ・鼻漏型」では,①第2世代抗ヒスタミン薬に②鼻噴霧用ステロイド薬を併用する。「鼻閉を主とする充全型」には,抗LTs薬または抗PGD²・TXA²薬に鼻噴霧用ステロイド薬と第2世代抗ヒスタミン薬を併用する。
重症・最重症の「くしゃみ・鼻漏型」は中等症と同じである。重症・最重症の「鼻閉を主とする充全型」では鼻噴霧用ステロイド薬に抗LTs薬または抗PGD ² ・TXA ² 薬と第2世代抗ヒスタミン薬を併用する。
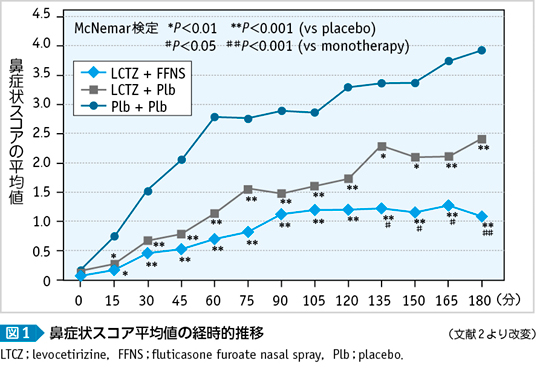
花粉曝露室を用いた研究において,第2世代抗ヒスタミン薬と鼻噴霧用ステロイド薬の併用効果を実証した報告がある(図1)2)。鼻噴霧用ステロイド薬は3時間の花粉曝露中,2時間を過ぎるとプラセボだけでなく第2世代抗ヒスタミン薬と比較しても有意に症状を抑制している。
シーズン中のひどい鼻閉症例には血管収縮薬(1~2週間)や経口ステロイド薬(1週間程度)を追加することを考慮する。
血管収縮薬を長期に連用するとリバウンドを起こし,逆に鼻粘膜の腫脹の原因になると考えられている。大半の市販の点鼻薬には血管収縮薬が含まれており,実はこれに起因する一般用医薬品による薬剤性鼻炎が問題になっている。メカニズムとしては,連用することによって鼻粘膜α受容体の反応性が低下することが考えられている。それによって,患者はしだいに1日に何回も点鼻するようになる。血管収縮薬そのものよりも,防腐剤として含有されている塩化ベンザルコニウムが問題であるという報告がある。
経口ステロイドは,臨床的には抗ヒスタミン薬(d-クロルフェニラミンマレイン酸塩)とベタメタゾンの配合剤がよく使用されている。第1世代抗ヒスタミン薬による即効性や抗コリン作用などにより効果が強いが,眠気や作業効率低下をまねく危険性があり注意して処方しなければならない。また経口ステロイド薬を連用することによる副作用の問題も懸念されるので,1週間程度の使用期間が推奨されている。
また,最近上市された第2世代抗ヒスタミン薬配合剤には血管収縮作用のあるプソイドエフェドリンが含まれており,くしゃみや鼻汁を抑制するだけでなく鼻閉を効果的に制御することができる。経口ステロイド薬・抗ヒスタミン薬配合剤と同様に,症状を早く安定化させたい症例や花粉飛散ピーク時の重症例のコントロールのために使用できると思われる。
3 初期療法とは?
花粉症治療には,初期療法という概念がある。花粉症は毎年おおむね同時期に花粉飛散が始まり,それに応じて症状が発現する。抗原抗体反応がアレルギー性鼻炎の病態の中心なので,抗原に曝露され,それを吸入した時に症状が出るのは明白である。したがって,花粉飛散の少し前から薬物療法を開始し,できるだけ症状を重症化させないというコンセプトである。
この治療法が始まった約25年前は,即効性のある第2世代抗ヒスタミン薬がなかったという事情もあり,それを補う目的で早期に内服を開始したという経緯がある。現在市販されている第2世代抗ヒスタミン薬や抗LTs薬は,花粉症患者に対しても即効性を証明できたので,これらの薬剤は花粉飛散が始まって症状が出てから内服を始めても効果が十分あると考えられている。しかし,現在でも遊離抑制薬やTh2サイトカイン阻害薬などは花粉飛散開始1~2週間ほど前から内服を開始するのが望ましい。
4 初期療法にはどのような治療薬が適切か?
ガイドラインでは,初期療法は内服薬を処方する場合の1つの方法である。鼻噴霧用ステロイド薬を用いた初期療法も検討されているが,現在までのところエビデンスの蓄積が十分ではなくガイドラインで推奨する段階には至っていない。
第2世代抗ヒスタミン薬と抗LTs薬は少し症状が現れた段階で使用開始するという,従来の初期療法よりも即効性を考慮した方法へと変化した。花粉曝露室による研究や初期療法の多施設試験で,その即効性が確かめられたためである。
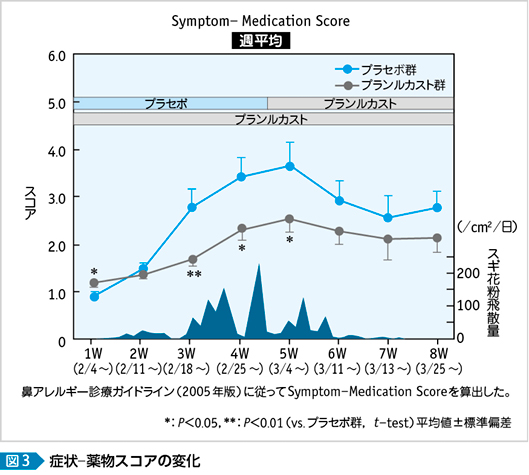
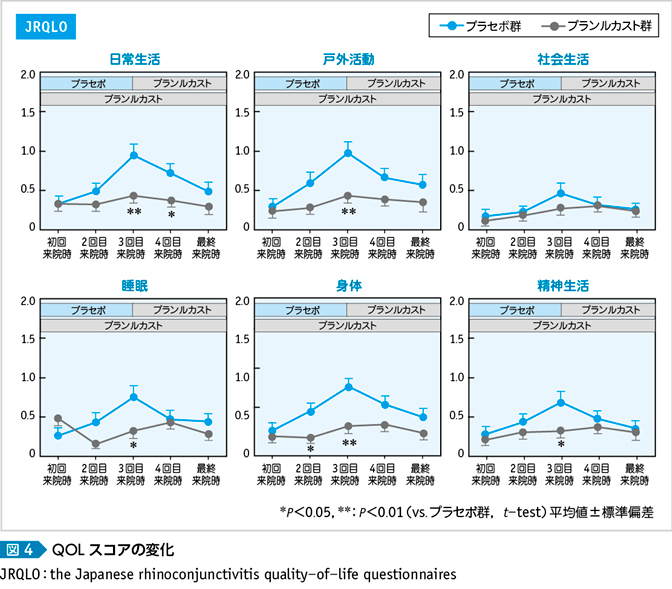
第2世代抗ヒスタミン薬では花粉曝露室の入室10分前に内服し,プラセボとの有効性を検証した実験がある(図2)3)。人工的な曝露ではあるが,大量のスギ花粉の誘発に対して明確に症状を抑えている。また抗LTs薬を用いた初期療法に対する検討では,実薬群では飛散シーズン中の症状スコア,QOLスコアともにプラセボに比べて良好な状態であった4)(図3・4)。自然環境での検討では天候などの環境要因によって結果が左右されることもあるが,この検討では花粉飛散前数日間からの投与で臨床的に十分な有効性を証明している。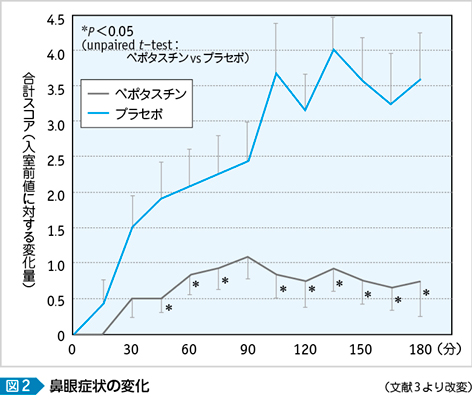
現在のところ,遊離抑制薬およびTh2サイトカイン阻害薬による初期療法で,即効性を示した報告はない。
鼻噴霧用ステロイド薬は複数の施設で初期療法薬として有効性を示した報告があり5),今後これらのデータの蓄積がされれば,鼻噴霧用ステロイド薬が初期療法の選択肢のひとつになる可能性が期待されている。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p25, 60, 61.
2) Hashiguchi K, et al:J Drug Assess. 2013;2(0):94-105.
3) Hashiguchi K, et al:Expert Opin Pharmacother. 2009;10(4):523-9.
4) Gotoh M, et al:Allergol Int. 2011;60(4):483-9.
5) Makihara S, et al:Allergol Int. 2012;61(2):295-304.
【執筆者】
後藤 穣
2 鼻噴霧用ステロイド薬の使い方
1 アレルギー性鼻炎の全体像と治療薬
アレルギー性鼻炎の症状出現には,アレルギー性炎症に伴う鼻粘膜過敏性の亢進が重要だと考えられている。喘息が下気道のアレルギー性炎症であるのと同様に,アレルギー性鼻炎は上気道のアレルギー性炎症であり,症状はそれら潜在的なアレルギー性炎症の上に出現するものであるため,その全体像は氷山に例えられる(図5)。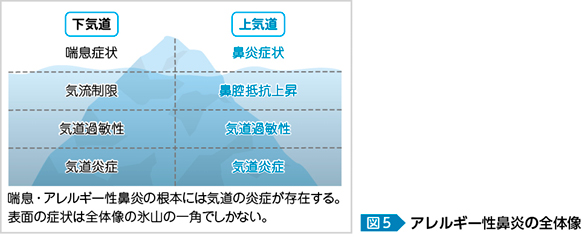
反復する抗原曝露による鼻粘膜過敏性亢進のメカニズムとして,最小持続炎症(minimal persistent inflammation;MPI)が知られている1)。これは,軽度な抗原曝露によって症状は発現しなくても鼻粘膜に好酸球や好中球などの細胞浸潤がみられ,さらに上皮細胞におけるICAM-1発現が亢進するなど炎症が惹起されている状態を指す。MPIによる鼻粘膜過敏性の亢進はさらなる抗原曝露による症状出現につながるため,MPIの抑制は症状出現の予防において重要な課題である。鼻噴霧用ステロイド薬は強力な抗炎症作用を示し,このMIPの抑制に大きな役割を果たす。
以前は喘息でもβ2刺激薬による対症療法が中心であったが,近年では吸入ステロイド薬,抗ロイコトリエン薬(抗LTs薬)をコントローラー(長期管理薬),β2刺激薬をリリーバー(発作治療薬)として用いている。「One way, One disease」の言葉の通りにアレルギー性鼻炎に当てはめると,抗ヒスタミン薬のみによる対症療法を離脱し,鼻噴霧用ステロイド薬,抗LTs薬をコントローラー,抗ヒスタミン薬をリリーバーとして用いるというのが現在の治療方針である(図6)。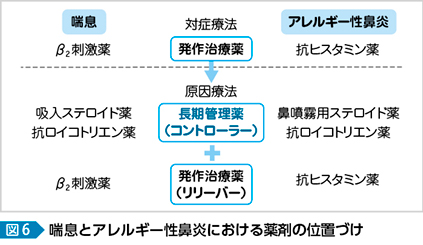
わが国では点鼻薬は血管収縮薬のイメージが強く,どうしても頓用として使われることが多い。しかし,鼻噴霧型ステロイドについてはこの持続した抗炎症作用を狙って使用するため継続して使われることが望ましく(図7),この点について患者には十分な説明を要する。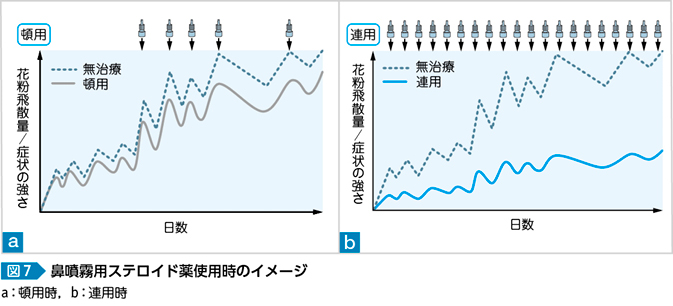
鼻噴霧用ステロイド薬は以前より使用されていた薬剤であるが,近年ではアレルギー性鼻炎におけるアレルギー性炎症の存在が認知されたことにより,その存在感が増した。欧米ではアレルギー性鼻炎に対する薬物治療の主役となったのを受けて日本でもここ数年で新しい薬剤が登場し,それぞれの特徴を生かし患者に合わせて使用することが できるようになった。
【文献】
1) Canonica GW, et al:Clin Exp Immunol. 2009;158(3):260-71.
【執筆者】
増野 聡
2 鼻噴霧用ステロイド薬の作用機序
ガイドラインでは,鼻噴霧用ステロイド薬の特徴を表51)のようにまとめている。鼻噴霧用ステロイド薬はアレルギー性鼻炎の治療薬として最も有効な薬剤のひとつであり,鼻粘膜局所で作用を発揮し,そのターゲットは鼻粘膜の浸潤性炎症細胞や構築細胞である。
Okudaらは局所ベクロメタゾンの作用機序について鼻粘膜上皮層中のマスト細胞の減少を初めて報告した。さらに全身投与とは異なり,鼻局所のⅠ型アレルギー反応の即時相,遅延相の両者を抑制していることを明らかにした2)。このことはOtsukaら3)によって追試され,フルチカゾンを用いて大西ら4)によっても報告された。この報告では粘膜粘液上皮層中の好酸球数も減少したことが示されている。
現在,鼻噴霧用ステロイド薬は抗炎症作用が非常に強く,鼻粘膜においては粘膜型肥満細胞,好酸球,T細胞,樹状細胞などの鼻粘膜浸潤細胞のみならず,上皮細胞や分泌腺などの鼻粘膜構築細胞にも作用し,多彩な抗炎症効果を示すと考えられている(図8)5)。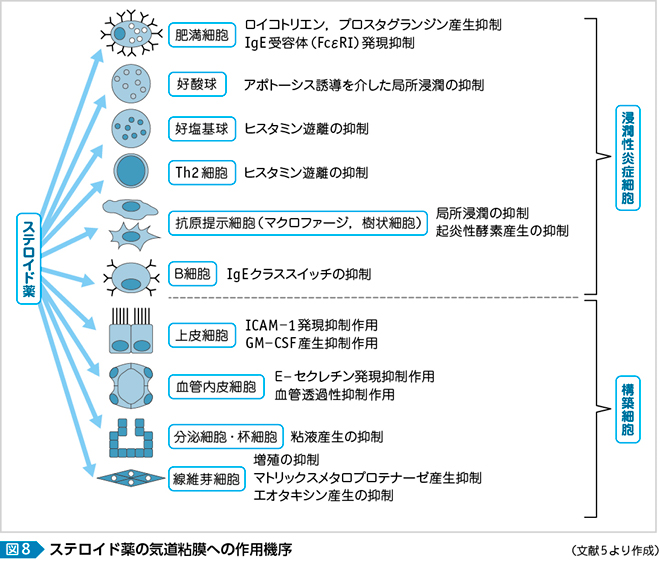
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p45.
2) Okuda M, et al:Ann Allergy. 1983;50(2):116-20.
3) Otsuka H, et al:Clin Allergy. 1986;16(6):589-95.
4) 大西正樹, 他:アレルギー. 1993;42(3-1):228-35.
5) 岡野光博:アレルギーの臨. 2013;33(1):37-41.
【執筆者】
増野 聡
3 ガイドラインにおける鼻噴霧用ステロイド薬の位置づけ
鼻噴霧用ステロイド薬はアレルギー性鼻炎に対して強力な抗炎症作用を示し,くしゃみ,鼻汁,鼻閉の3症状に等しく効果がある。これによりガイドラインでは通年性アレルギー性鼻炎・花粉症で共に,くしゃみ・鼻漏型,鼻閉型・充全型を問わず中等症以上で推奨されている(48ページ表 3,49ページ表 4参照)1)。欧米ではアレルギー性鼻炎に対する第一選択薬と認知されており,耳鼻科医にとっては,アレルギー性鼻炎の薬物治療においてすでに鼻噴霧用ステロイド薬は第2世代抗ヒスタミン薬と同等に使用頻度が高い薬剤と言えるが,わが国ではまだ抗ヒスタミン薬に比べて少数である(図9)2)。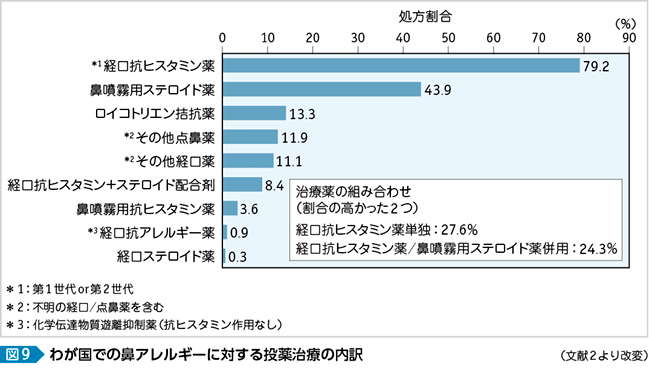
鼻噴霧用ステロイド薬は,現在のアレルギー性鼻炎治療薬の中では症状改善効果の強い薬剤である。効果発現も早く約1~2日で効果がみられるため,花粉症の症状出現時に用いることができる。また,長期連用によって改善率が上がり,局所副作用に重篤なものがないため,通年性アレルギー性鼻炎においても長期連用を行うことができる。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p60-1.
2) 大久保公裕, 他:アレルギー免疫. 2012;19(1):113-24.
【執筆者】
増野 聡
4 スギ花粉症の初期療法に鼻噴霧用ステロイド薬は有効か?
花粉症の初期療法の開始時期は,使用する薬剤の効果発現に要する時間と患者の例年の飛散花粉に対する過敏性を念頭に置いて,第2世代抗ヒスタミン薬,抗ロイコトリエン薬(抗LTs薬)は花粉飛散予測日または症状が少しでも現れた時点で内服を開始する。また,ケミカルメディエーター遊離抑制薬,抗プロスタグランジンD²薬・抗トロンボキサンA²薬(抗PGD²・TXA²薬),Th2サイトカイン阻害薬では飛散予測日の1週間前を目途に治療を始める1)。
鼻噴霧用ステロイド薬の初期療法の可能性は以前から論じられており,その有効性については現在,検討がなされている。海外の花粉症を対象とした鼻噴霧用ステロイド薬による季節前投与のプラセボ対照ランダム化比較試験では,鼻噴霧用ステロイド薬の有用性が明らかにされている。日本でもスギ花粉症に対する鼻噴霧用ステロイド薬の初期療法がシーズン中の鼻症状を有意に抑制し,また眼症状の増悪を抑えるとの報告がある。
また,鼻噴霧用ステロイド薬の初期療法の開始時期については,鼻噴霧用ステロイド薬の「効果発現が約1~2日と早い」という特徴を生かし,花粉飛散直前または症状出現時の開始でよいとの考え方が一般的であるが,例年症状が強い患者については早期の治療開始が望ましいと考えられている。花粉飛散日以前よりすでに微量の花粉飛散は始まっており,症状の強い患者では症状がなくてもこうした微量花粉による鼻粘膜のアレルギー性炎症がすでに始まっていると考えられ,これを早期から抑制することで症状の重篤化を防ぐ目的がある。
抗ヒスタミン薬にみられる眠気やインペアードパフォーマンス(抗ヒスタミン薬の内服により,眠気が自覚されないまま集中力・判断力・作業効率の低下を引き起こすこと)という副作用を認めない利点もあり,今後,初期療法に鼻噴霧用ステロイド薬が使用される流れは加速していくものと考えられる。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p62.
【執筆者】
増野 聡
5 鼻噴霧用ステロイド薬に対するアドヒアランス向上のために
欧米ではすでにアレルギー性鼻炎に対する第一選択薬として鼻噴霧用ステロイド薬は認知されているが,わが国では必ずしもその状況には至っていない。わが国ではアレルギー性鼻炎に対する治療を必ずしも耳鼻科医,アレルギー科医のみで行っているわけではないので,医師側の認知度の低さという問題もある。しかし,わが国での鼻噴霧薬に対するアドヒアランスの悪さを指摘する声があることも事実である。
アレルギー性鼻炎患者が鼻噴霧用ステロイド薬投与を中止した理由に関する海外のアンケート調査(図10)では,液垂れによる嫌悪感が最も強い1)。症状の改善に関する不満よりも鼻噴霧用ステロイド薬の形態が問題視されており,これがアドヒアランスの低下につながっている。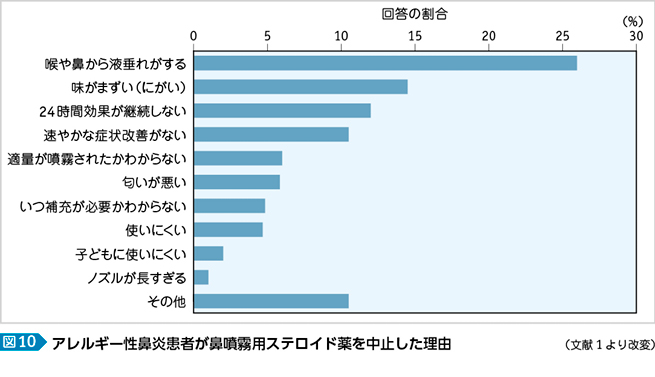
しかし現在,わが国では様々な鼻噴霧用ステロイド薬が販売されており,デバイス形態,薬剤形態も様々である。処方する医師側がそれぞれの薬剤の特徴について理解を深め,患者に適した鼻噴霧用ステロイド薬を選択することがアドヒアランス向上の重要な要因である。
【文献】
1) Berger WE, et al:Expert Opin Drug Deliv. 2007;4(6):689-701.
【執筆者】
村上亮介
6 鼻噴霧用ステロイド薬の種類と特徴
現在,わが国で使用可能な鼻噴霧用ステロイド薬の代表的なものについて説明する。
(1)フルチカゾンフランカルボン酸エステル(アラミスト®)(図11),フルチカゾンプロピオン酸エステル(フルナーゼ®)
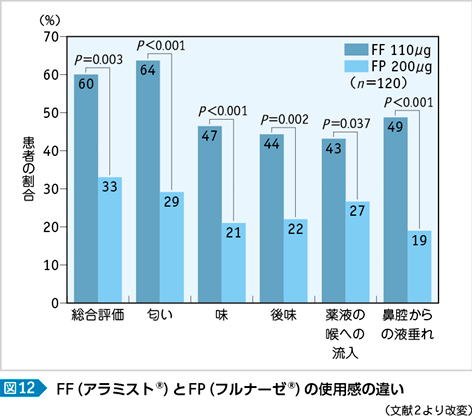
従来親しまれてきたフルチカゾンプロピオン酸エステル(以下,FPと略)を継いで,わが国では2009年6月にフルチカゾンフランカルボン酸エステル(以下,FFと略)が販売開始された。1日に2回の投与が必要であったFPに比べて,FFではステロイド骨格の17α位のプロピオン酸エステルがフランカルボン酸エステルに置き換えられたことによって,グルココルチコイド受容体に対してきわめて高い親和性を有していることから,1日1回投与となった。in vitroならびに動物実験では,FPと同程度もしくはそれ以上の抗炎症効果を示す1)。また,FFのアドヒアランスの低下の原因となっていた液垂れや匂い,味も改善され(図12),より使いやすい薬剤となっている2)。
形状は霧状の液体で,1日1回各鼻腔に2噴霧ずつ,合計110μgで2週間使用できる。デバイスには,人間工学に基づき年齢にかかわらず使いやすい形状と横押し型の噴霧システムを選択し,液垂れの少ない1噴霧あたり27.5μgの定量噴霧ポンプを採用している。ノズルは短めに設計されており,ガラス製ボトルを覆う外部容器には薬剤残量の確認ができるようウィンドウが設けられているなど,これまでの点鼻薬にはない様々な工夫がなされている。
小児適応としてはFPの小児用フルナーゼ®がある。成人用FPは50μgであるが,小児用は25μgに減量してある。7歳以上15歳未満で鼻閉の強い症例には積極的に導入するのがよい。
(2)モメタゾンフランカルボン酸エステル(ナゾネックス®)(図13)
FFに先駆けて,フランカルボン酸エステルを用いて作用時間を長くした1日1回のステロイド点鼻薬として2008年9月に発売された。形状はFFと同じ霧状の液体で,1日1回各鼻腔に2噴霧ずつ合計200μgで,56噴霧の2週間用と112噴霧の4週間用がある。容器は従来品に近いが,馴染みがあるためかFFより好まれる場合もある。
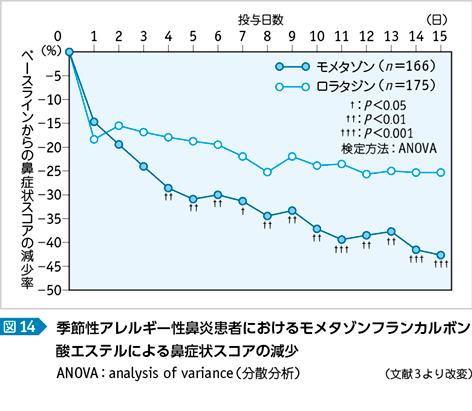
治療効果は季節性アレルギー性鼻炎に対してロラタジン単剤と比較して有意に有効であるとされている(図14)3)。

(3)デキサメタゾンシペシル酸エステル(エリザス®)(図15)
ステロイド骨格に脂溶性官能基を導入することにより,局所での高い貯留性と持続的な抗炎症作用を特徴としており,2009年12月に発売された。形状は粉末噴霧式で1日1回噴霧,合計400μgで,容器が特徴的なツインライザー®という専用噴霧器を用い,両鼻腔に同時に噴霧する。粉末の入ったカプセルを1回ごとに「弾込め」する必要があり,やや煩雑ではあるが,同時に薬量が不十分になる心配がなく,また使用を忘れることも少ない。
やや煩雑な噴霧ごとのカプセル充填の改善目的に,2012年6月には14日間分を噴霧器に充填した定量噴霧式残数カウンター付き点鼻噴霧剤が発売となった(図16)。


(4)ベクロメタゾンプロピオン酸エステル(リノコート®)(図17)
2003年11月に発売されたドライパウダーのステロイド点鼻薬であり,1日2回噴霧,合計100μgである。容器にはカウンターがついており,残存量が確認しやすくなっている。
ステロイド薬としての働きに加えて,ドライパウダーに混合されているヒドロキシプロピルセルロースが粘液により浸潤し鼻粘膜を被覆することで,アレルゲンの粘膜との接触を阻止する。ドライパウダーで鼻粘膜に付着しやすいため効果が持続し,ステロイドも最少量ですむ。
以上の薬剤の特徴を表6 4)にまとめる。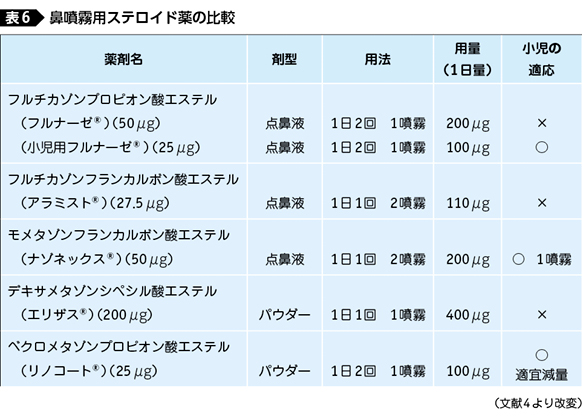
パウダー製剤の特徴として①粘膜付着性,②被覆作用,③局所徐放性が挙げられる。吸入で噴霧された粒子は,その粒子径により気道の到達部位が決まる。パウダータイプのデキサメタゾンとベクロメタゾンは粒子径を平均90μmに設計することで,そのほとんどが鼻粘膜に捕捉され沈着するようになっている。鼻粘膜に沈着したパウダー粒子は粘液によって湿潤すると鼻粘膜を被覆し,鼻粘膜へのアレルゲンの接触を防ぐ効果も発揮する。また,薬剤は局所粘膜で徐放性に効果を発揮する。使用感が少なく,液垂れがないこともパウダー製剤の特徴と言える。これに対してFFは1回投与量を少なくし,噴霧の粒子を細かくすることで対応している。
しかし,患者によっては使用感が少ないために本当に噴霧されているかわかりにくいと訴えることもある。使用感について付け加えると,防腐剤の香りを嫌がる場合や,逆にその使用感を噴霧している実感として重要視する患者もいる。適宜,患者の希望に合わせて処方することが肝要である。
【文献】
1) 奥田 稔:アレルギー免疫. 2010;17(4):575-9.
2) Meltzer EO, et al:Clin Ther. 2008;30(2):271-9.
3) Anolik R, et al:Ann Allergy Asthma Immunol. 2008;100(3):264-71.
4) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p106-7.
【執筆者】
村上亮介
7 鼻噴霧用ステロイド薬の小児に対する使用
小児におけるアレルギー性鼻炎は近年増加傾向にある(8ページ図 1参照)1)。もともと小児期に発症するとされていた通年性アレルギー性鼻炎の増加に加え,青年期に発症するという認識であったスギ花粉症の小児での発症も増加しており,これに対する治療の必要性が高まっている。
近年,非鎮静性第2世代抗ヒスタミン薬でも小児に適応を持つドライシロップの剤形が販売されており,眠気の副作用もずいぶん軽減された。しかし,小児の慢性的な薬剤の内服は保護者の不安材料でもあり,また先に述べたように鼻粘膜でのアレルギー性炎症を抑制するという観点から,小児への鼻噴霧薬の使用も積極的に行われている。
近年の鼻噴霧用ステロイド薬の安全性に関する特徴はそのbioavailability(生物学的利用率)の低さにある。従来のベクロメタゾンのbioavailabilityが40%を超えていたのに対し,フルチカゾン,モメタゾンは1%未満と非常に低値である。全身への移行が少なく安全性が高いため,小児に使える製剤も多い。小児に適応がある鼻噴霧型ステロイド薬は小児用のフルチカゾン,ベクロメタゾン,モメタゾンである。
小児用フルチカゾンは1回噴霧量が25μgと成人量の50μgの半量に設定されており,成人と同様に1日2回の点鼻である。ベクロメタゾンは成人と同様に1日2回噴霧を行うが,小児用にステロイド含有量を減らした製剤はないため,適宜減量をする必要がある。いずれの薬剤も5歳以下の幼児に対しては使用経験がなく,安全性は確立していない。
モメタゾンは12歳未満の小児に適応があり,成人では1日1回各鼻腔内に2回ずつ噴霧するが,小児の場合は1日1回各鼻腔内に1回ずつ噴霧する。12歳以上には成人と同様に行う。
小児での使用にあたっては,安全に対して十分に説明し保護者の同意を得ることと,むやみな乱用を避けるために適宜使用状況を確認することに留意する。可能であれば保護者の監督下に薬剤が使用されていることが望ましい。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p10.
【執筆者】
村上亮介
3 経口ステロイド薬の使い方
ステロイド薬の全身投与については,ガイドラインでは花粉症において「鼻閉が強い症例では経口ステロイド薬を4~7日間処方で治療を開始することがある」と記されており,症状が発症後に治療を開始する重症花粉症患者に対して鼻噴霧用ステロイド薬・第2世代抗ヒスタミン薬・抗LTs薬に加えて使用する。
わが国では従来,抗ヒスタミン薬であるd−クロルフェニラミンマレイン酸塩とステロイド薬であるベタメタゾンの合剤であるセレスタミン®が広く使用されてきたが,副作用を考えれば抗ヒスタミン薬としては第2世代を用い,経口ステロイド薬を別途用いるべきである。プレドニゾロン換算で30mg/日によって,すべての鼻症状が有意に改善されることがわかっており,喘息発作時における経口ステロイド薬の使用を参考にすると,ステロイド薬(プレドニゾロン20〜30mg/日)の短期投与(1週間以内)が推奨される。しかし,副腎抑制などの副作用や,ステロイド離脱が困難にならないように注意しなくてはならない。
一部の医療機関ではトリアムシノロンアセトニド(ケナコルト®─A)の筋肉注射が行われている。本薬剤はデキサメタゾンと同等の力価を持ち,1バイアルの使用で2〜3週間の有効血中濃度が維持される。その反面,血中のコルチゾールは長期間抑制され,正常化するのに5週間を要する1)。この治療によって545名のうち18.8%に何らかの副作用が生じたというアンケート調査があり,それによると20歳代の女性の生理不順,注射部位の皮膚陥没などを認めたという結果であった2)。
効果について鼻噴霧用ステロイド薬と比較した報告があるが,鼻閉では同等の効果で,鼻汁・くしゃみにおいては鼻噴霧用ステロイド薬のほうが有用であったことから,安全性,有効性の面からみてステロイド薬の筋肉注射は避けるべきである。
【文献】
1) 草野光俊, 他:日内分泌会誌. 1970;46(6):654-8.
2) 今野昭義, 他:治療. 2006;88(2):281-8.
【執筆者】
村上亮介
4 アレルギー性鼻炎治療薬の副作用
アレルギー性鼻炎の投薬治療は対症療法であり,有害となる副作用や薬剤の相互作用が出現する場合には,薬剤の変更や中止が求められる。
主だったアレルギー性鼻炎に対する薬剤の副作用を表71)にまとめる。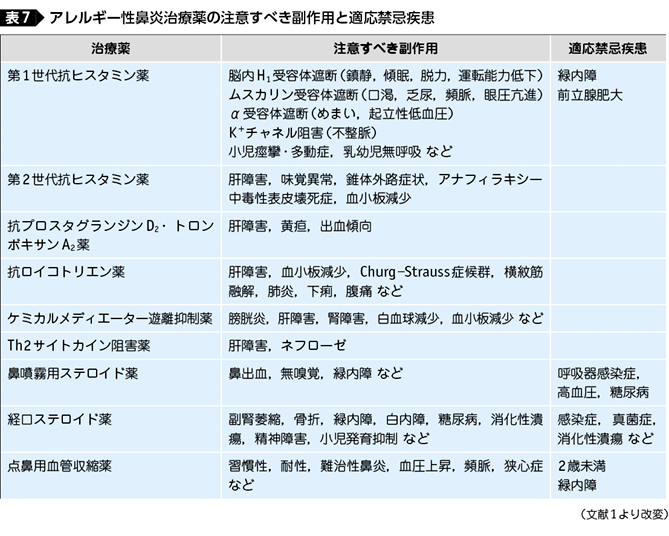
1 抗ヒスタミン薬の副作用
アレルギー性鼻炎の治療薬の中心は抗ヒスタミン薬であり,理想的な抗ヒスタミン薬の基準は表8のように考えられている2)。
これに対し,第1世代の抗ヒスタミン薬は受容体選択性が低く,血液・脳関門の通過性も高かったことから中枢抑制作用や消化器・循環器障害が現れやすく,特に小児では痙攣や不穏・不眠・振戦が出現しやすく注意が必要である。一般用医薬品の中には第1世代の抗ヒスタミン薬が含まれているものも多いため,注意が必要である。
第1世代の抗ヒスタミン薬の副作用は脳内H1受容体遮断で生じる鎮静,傾眠,倦怠感,脱力,運転能力低下,インペアードパフォーマンスなど,ムスカリン受容体遮断で生じる口渇,乏尿,頻脈,眼圧亢進など,α受容体遮断で生じるめまい,起立性低血圧など,Kチャネル阻害で生じる不整脈などが代表的である。特にムスカリン受容体遮断作用のため,緑内障,前立腺肥大,喘息には禁忌である。これを踏まえ,ガイドラインでは第1世代抗ヒスタミン薬は推奨されていない。
これらの副作用を克服し,1983年以降に第2世代の抗ヒスタミン薬が発売された。常用量の第2世代の抗ヒスタミン薬はH1受容体の選択性も高く,血液・脳関門の通過性も低いことから,第1世代の抗ヒスタミン薬にみられたような副作用は著明に改善している(図18)3)。
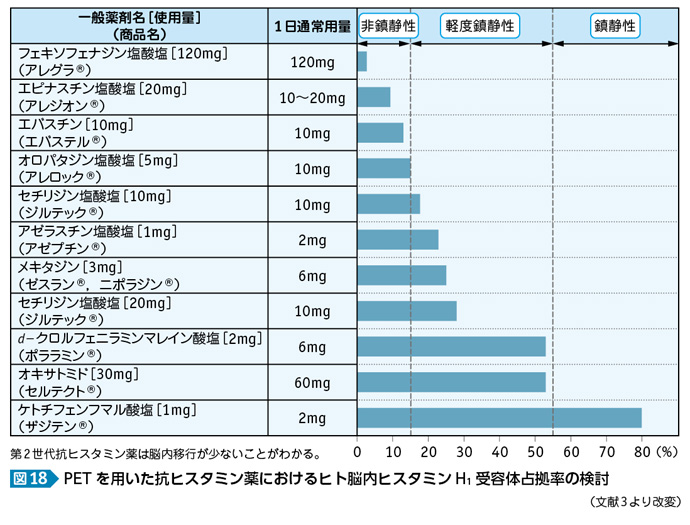
過量服用では同様の副作用が出現する可能性が高まるので,患者指導や経過観察は必要となる。しかし,時に第2世代の抗ヒスタミン薬でも眠気や口渇を訴える場合があり,患者に合った薬剤を再度検討・選択しなければならない。
抗ヒスタミン薬には眠気の出現の可能性を考え,添付文書には車などの運転を避けるよう,もしくは注意するように記載されているものが多いが,フェキソフェナジン塩酸塩とロラタジンにおいては注意事項の記載がない。仕事などで車の運転に従事している患者には配慮が必要である。稀ではあるが,アナフィラキシーショック,肝障害,味覚異常,錐体外路症状などの重大な副作用がみられることがある。
2 抗LTs薬,抗PGD2・TXA2薬の副作用
抗LTs薬(キプレス®,シングレア®,オノン®)や抗PGD ² ・TXA ² 薬(バイナス®)には,0.1%未満の発現率であるが重大な肝障害を生じることがあり,その初期症状の可能性がある倦怠感や食欲不振,黄疸などの出現に注意が必要であり,投薬治療中には定期的な肝機能検査が望ましい。また,米国のFDA(食品医薬品局)のデータベースにおいて抗LTs薬とChurg-Strauss症候群に因果関係がみられた4)ため,この点においても経過観察が必要となる。
これらの薬は抗ヒスタミン薬で認められる眠気やインペアードパフォーマンスといった副作用とは無縁であり,抗ヒスタミン薬による眠気が強い患者や高い集中力を要する職業の患者には適していると言える。
3 鼻噴霧用ステロイド薬の副作用
鼻噴霧用ステロイド薬の副作用は,全身への吸収率が低いほど少ない。各薬剤のbioavailability(生物学的利用率)はベクロメタゾンでは40%以上であったが,モメタゾンやフルチカゾンでは1%未満と非常に低くなっている。これらの薬剤では全身への影響が減少し,長期にわたり使用が可能で,視床下部・下垂体・副腎系に影響することがない。また,小児にフルチカゾンを1年間使用しても成長障害は生じないとされている5)。
一般的な鼻噴霧ステロイド薬の副作用としては鼻の刺激感や乾燥感,鼻出血などの局所症状が挙げられるが,軽症であることが多い。ただし,冬の乾燥が強い時期はこれが増悪することがあり,適宜中断を要する。稀に,鼻中隔穿孔や鼻の潰瘍がみられることがあるとされている。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p49.
2) Holgate ST, et al:Clin Exp Allergy. 2003;33(9):1305-24.
3) Yanai K, et al:Pharmacol Ther. 2007;113(1):1-15.
4) Bibby S, et al:Thorax. 2010;65(2):132-8.
5) Allen DB, et al:Allergy Asthma Proc. 2002;23(6):407-13.
【執筆者】
村上亮介
5 妊婦に対するアレルギー性鼻炎の薬物療法
妊婦へのアレルギー性鼻炎用薬剤の投与リスクを表9 1)にまとめる。
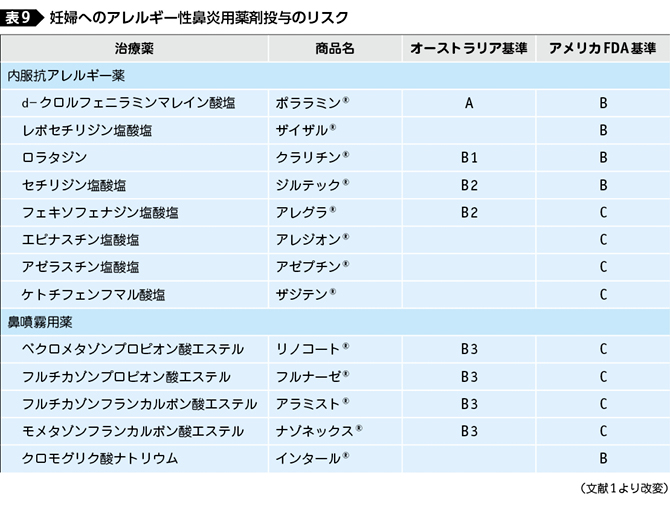
妊娠中の投与についてはジフェンヒドラミン塩酸塩(レスタミン®),プロメタジン塩酸塩(ヒベルナ®),メキタジン(ゼスラン®),オキサトミド(セルテクト®),トラニラスト(リザベン®),ペミロラストカリウム(アレギサール®),ロラタジン(クラリチン®)は原則禁忌とされている。
そのほかのアゼラスチン塩酸塩(アゼプチン®),エピナスチン塩酸塩(アレジオン®),クロモグリク酸ナトリウム(インタール®),ベポタスチンベシル酸塩(タリオン®),レボカバスチン塩酸塩(リボスチン®)なども妊娠初期(器官形成期)に当たる2〜4カ月の妊婦には投与しないことが望ましい。
妊娠5カ月を過ぎると,まず薬剤投与によって奇形のような形態異常は起こらないと考えられているが,薬剤が胎児へ移行し機能的発育に影響を与える可能性があるため,局所治療が望ましい。妊娠5カ月以降で投薬治療が必要であれば,鼻噴霧用ケミカルメディエーター遊離抑制薬,鼻噴霧用抗ヒスタミン薬,鼻噴霧用ステロイド薬などの局所用薬を必要最小限に用いる。
抗LTs薬,抗PGD2・抗TXA2薬の添付文書には治療上の有益性が危険性を上回ると判断される場合にのみ投与すること,と記載されているため,アレルギー性鼻炎のためのみに投与する機会は非常に限定されると考えられる。
鼻噴霧用ステロイド薬の添付文書にも同様に記載されているため,少なくとも器官形成期である妊娠2〜4カ月は使用しないことが望ましい。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p81.
【執筆者】
村上亮介
6 アレルギー性鼻炎治療薬の相互作用
アレルギー性鼻炎では多彩な症状に対しての対症療法を行う必要があり,中等症以上では鼻アレルギー診療ガイドラインでも示されるように2剤以上の投薬が推奨されるため,複数の投薬を必要とすることが多い。アレルギー性鼻炎のみでも複数の薬剤が必要となることに加え,併存疾患に対して既に投薬治療が行われている,もしくはアレルギー性鼻炎の治療中に併存疾患に対する投薬治療が開始される際には薬剤相互作用を念頭に置く必要がある。
抗ヒスタミン薬の薬剤相互作用を表10にまとめる。特に注意すべき相互作用は,抗ヒスタミン薬と中枢抑制薬,飲酒の併用による中枢抑制作用の増悪がみられる点である。第2世代の抗ヒスタミン薬の中で,エバスチン(エバステル®),セチリジン塩酸塩(ジルテック®),フェキソフェナジン塩酸塩(アレグラ®),ベポタスチンベシル酸塩(タリオン®),レボカバスチン塩酸塩(リボスチン®),ロラタジン(クラリチン®)などは中枢抑制薬やアルコールと併用しても増悪することはないとされている。市販の感冒薬などに多く用いられている点鼻用血管収縮薬は,MAO阻害薬との併用により,α作用が増強し高血圧や脳出血を起こした症例が報告されていることから併用禁忌とされている。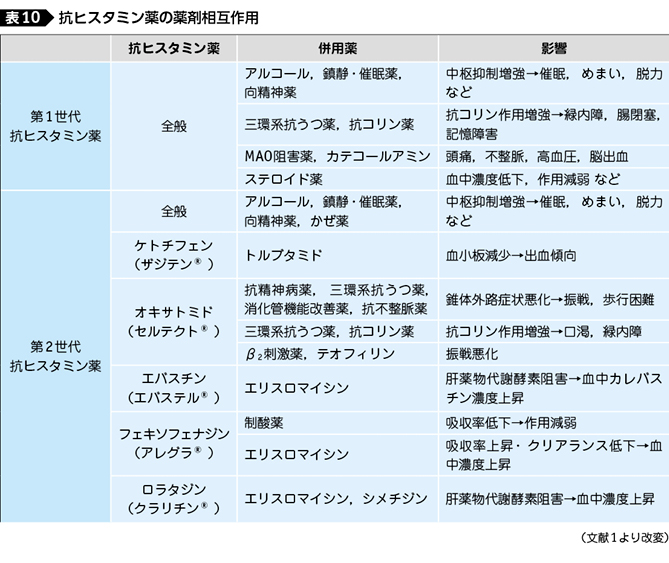
その他のアレルギー性鼻炎治療薬の相互作用を表11 1)にまとめる。高齢化社会を背景に抗血栓薬を内服している患者も多く,抗PGD ² ・TXA ² 薬では血小板凝集抑制作用が増強し出血傾向をきたす可能性があり注意が必要である。フェキソフェナジン(アレグラ®)は制酸薬(水酸化マグネシウム,水酸化アルミニウムなど)と同時に服用すると,吸収が阻害され効果が減弱する可能性がある。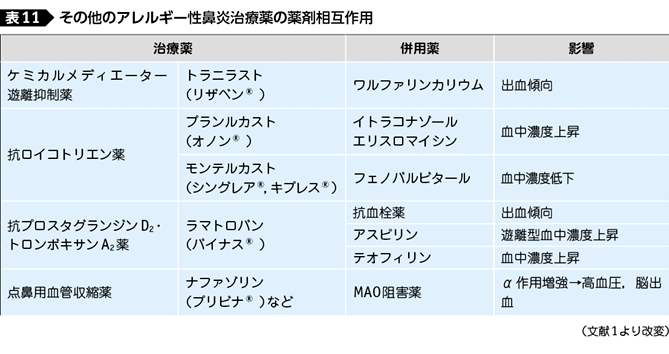
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p50-1.
【執筆者】
村上亮介













































