お知らせ
第3章 的確な治療選択とは─患者のタイプに応じた治療[特集:アレルギー性鼻炎のトータルマネジメント]

Point 1 初期療法の開始時期には,使用する薬剤の効果発現までの日数や患者の例年の飛散花粉に対する過敏症が関係する。
Point 2 抗原回避のための工夫は,患者自らができる重要な治療法である。

Point 3 中等症以上に対する薬物治療には,病型を考慮の上で作用機序の異なる薬剤を複数組み合わせる必要がある。
Point 4 抗ヒスタミン薬は,有効である上に眠気などの副作用が軽減された第2世代を用いるべきである。
Point 5 保存的治療が無効な例では,手術療法を積極的に考えるべきである。
Point 6 薬物によらない根本的な治療として舌下免疫療法が注目されているが,限界も知った上で適応,禁忌を守って行われるべきである。
Point 7 難治例や他のアレルギー疾患を合併する例では,早めに専門医に紹介すべきである。
1 初期療法の実際
アレルギー性鼻炎の初期療法は,季節性アレルギー性鼻炎の代表である花粉症の治療法として提唱された。当初は,いかなる薬剤であれ,効果発現までの日数を考慮して花粉飛散開始予測日の1~2週間前ほど前から投与を始めたほうがよいとされてきた。しかし,薬剤投与開始時期は薬剤によって一律ではなく,使用する薬剤の効果発現までの日数や患者の例年の飛散花粉に対する過敏症が関係することがわかってきた。
第2世代抗ヒスタミン薬,抗ロイコトリエン薬(抗LTs薬)による初期療法では,効果発現までの期間が短いので,花粉飛散前の症状が少し出はじめた頃に,すぐに内服を開始すればよく,症状が出ない場合は花粉飛散予測日から(初期療法として)内服を開始すれば,症状発現は抑制できる。
一方,その他のTh2サイトカイン阻害薬,ケミカルメディエーター遊離抑制薬,抗プロスタグランジンD ² ・トロンボキサンA ² 薬(抗PGD ² ・TXA ² 薬)といったアレルギー性鼻炎治療薬による初期療法は,効果発現までに時間がかかるので少なくとも花粉飛散開始予測日の1~2週間前から内服を開始したほうがよいとされている。
抗PGD ² ・TXA ² 薬を長期に使用する場合は肝機能を定期的に検査する。その後,花粉飛散量の増加とともに症状の増悪がみられる場合には,早めに鼻噴霧用ステロイド薬を追加する。さらに,治療内容をステップアップする(49ページ表 4参照)1)。
鼻噴霧用ステロイドの初期療法への使用に関してはエビデンス不足との指摘もあるが,以下の報告がすでになされている。
①スギ花粉症を対象としたプラセボ対照ランダム化比較試験で,鼻噴霧用ステロイドによる初期療法を行うことで,シーズン中の鼻症状を有意に抑制しさらに眼症状の増悪も抑える2)。
②抗ヒスタミン薬または鼻噴霧用ステロイドで初期治療を行い,症状増悪時には同じ抗ヒスタミン薬と鼻噴霧用ステロイドの併用療法となるランダム化比較試験において,鼻噴霧用ステロイドの初期治療が飛散ピーク時の症状増悪を有意に抑制する3)。
今後,鼻噴霧用ステロイドが初期療法に有用であるとのエビデンスがさらに重ねられる可能性がある。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p61.
2) Makihara S, et al:Allergol Int. 2012;61(2):295-304.
3) Takahashi G, et al:Allergol Int. 2012;61(1):155-62.
【執筆者】
松根彰志
2 通年性アレルギー性鼻炎の治療
鼻アレルギー診療ガイドラインでは,治療の重要な柱として5つの項目が掲げられている。その内容は49ページ表4に重症度との関連で示されているように,①患者とのコミュニケーション,②抗原の除去と回避,③薬物治療,④アレルゲン免疫療法,⑤手術療法の5つである1)。④アレルゲン免疫療法は後述(38ページ,3「根治療法」)するので,ここではそれ以外について記述する。
1 患者とのコミュニケーション
まずは,患者の話をよく聞いて治療への意欲,病気や治療法への理解,医師への信頼を高めることが重要である。これは,保存的または外科的治療以前の問題で,いかなる疾患を治療する場合にも基本となる事柄である。
2 抗原の除去と回避
通年性アレルギー性鼻炎の原因となる主な吸入抗原はダニ(ハウスダスト)なので,これを生活の場から取り除くことで症状は抑えることができる。部屋の中のダニが増えないように,部屋の中の風通しをよくしてこまめに掃除し,ダニの巣になりやすいソファーやカーペットを避け,ペットを遠ざけることなどが有効であると言われている2)。
また,日常生活でできることとして,アレルギー性鼻炎は自律神経(副交感神経)の働きが関与するので,日常生活に気を配り自律神経の働きを整え,免疫機能を正常に保つことの重要性を指導する。
3 薬物治療
症状を比較的短期間に除く方法として,種々の薬物治療がある(表1)。現在,重症度や症状のタイプに応じた薬物療法が推奨されている(48ページ表 3参照)1)。わが国で歴史的に,また現在でも最も使われているのは抗ヒスタミン薬である。抗ヒスタミンはくしゃみ,水様性鼻漏の症状に対して即効性があり強力である。本来,ヒスタミンは中枢神経や鼻粘膜などに広く分布し,表2 3)に示すように重要な機能を担っている。そのため,この作用を抑制することは症状の抑制にとどまらず,副作用として種々の弊害をもたらす。最も代表的なものとして,眠気などの中枢神経抑制や口渇などの抗コリン作用がある。中枢神経抑制の症状には,必ずしも自覚的な眠気を伴わない集中力,判断力,作業能力の低下といったインペアードパフォーマンス(impaired performance)と呼ばれる症状も含まれる。こうした中枢神経抑制の副作用発現はヒスタミンによる中枢神経のヒスタミン(H1)受容体占拠による。占拠率が高い抗ヒスタミン薬ほど中枢神経抑制作用が強いことになる(図1)4)。

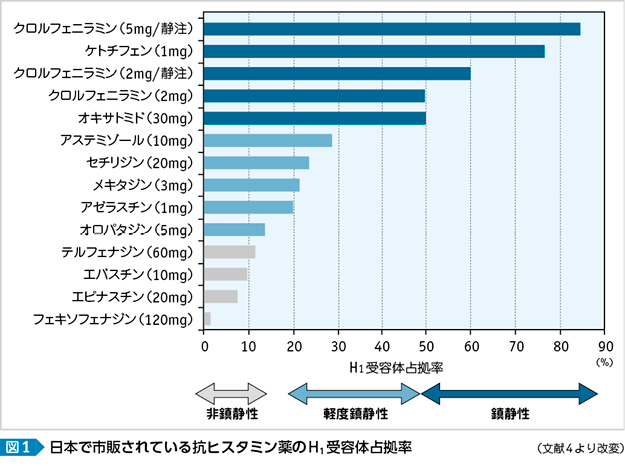
こうした中で,新世代の理想的な抗ヒスタミン薬とはどのようなものか(表3)3)を検討する国際的な場[注1]が約10年前に設立され活動している。最近では,副作用を少なくし,かつ症状に対する抑制効果を十分持つ抗ヒスタミン薬が開発され,第2世代抗ヒスタミン薬として広く処方されている。第2世代の抗ヒスタミン薬を第1世代と比較した特徴を表4に示す。
[注1]新世代抗ヒスタミン薬について討議を行うConsensus Group Meeting on New Generation Antihistamine(CONGA):英国サザンプトン大学のHolgate教授が中心となって設立された。


抗ヒスタミン薬は,くしゃみや水様性鼻漏に対しては著効を示すが,鼻閉に対しては有効性が劣る傾向にあることが以前から指摘されている。その点で,抗LTs薬や抗PGD2・TXA2薬は鼻閉にもよく効くことが報告されている。こうした治療薬の特徴を表5・6に示す。

また,ステロイド薬はⅠ型アレルギー反応に基づくアレルギー性炎症に対してのみならず,さらに広範で強力な抗炎症作用を有しており,重症例を中心に単独または併用治療薬として用いられる。モメタゾンフランカルボン酸エステル,フルチカゾンフランカルボン酸エステルなどの鼻噴霧ステロイド薬は,1日1回の使用で有効であり,鼻粘膜局所での血中移行が少なく全身的な副作用の心配もないため,小児,成人を問わず使用可能である(鼻噴霧用ステロイド薬の特徴は56ページ表 5参照)。重症例では,内服のステロイド薬も副作用に注意しながら短期的に使われるが,筋注用ステロイド薬は筋肉の萎縮,内因性ステロイドへの影響による体調不良などの副作用が問題点として指摘されており,使用は推奨されない。
点鼻用血管収縮薬は,鼻粘膜の血管収縮作用により頑固な鼻閉に対しても少なくとも一時的には有効である。しかし,連続使用により効果の持続は短時間となり,その後,反跳的に血管は拡張し,かえって鼻閉は増悪する。したがって,できるだけ使用は10日程度の短期間とし,その間は鼻噴霧用ステロイド薬との併用を行う。まず,点鼻血管収縮薬を使ってから鼻噴霧用ステロイド薬を噴霧する。鼻噴霧用ステロイド薬の効果が現れてきたら点鼻用血管収縮薬は休薬とする。
4 アレルゲン免疫療法(次項の3「根治療法」を参照)
5 手術療法
手術療法は,基本的には薬物治療に抵抗する場合に実施する。3主徴のうち難治性の鼻閉に対して行われることが多いが,最近では鼻漏過多に対する(内視鏡下鼻内)後鼻神経切断術も広く行われている。手術は,大きく分けて①変調療法,②鼻腔整復術,③鼻漏改善手術の3つがあり,それぞれの内容は以下の通りである1)。
①鼻粘膜の縮小と変調を目的とした手術
電気凝固,凍結手術,レーザー手術,80%トリクロール酢酸塗布,超音波メス凝固などがある。レーザー手術が広く行われているが,レーザーには炭酸ガス,半導体,KTPなどがあり,それぞれの特徴を理解して使用すべきである。
②鼻閉の改善を目的とした鼻腔整復術
粘膜下下鼻甲介(骨)切除術,下鼻甲介粘膜切除術,鼻中隔矯正術,高橋式鼻内整復術,下鼻甲介粘膜広範切除術などがある。最近では,粘膜下下鼻甲介切除を行うのにマイクロデブリッターを用いて粘膜上皮側をできるだけ保存し,下鼻甲介骨周囲の結合織を減量する術式が広く行われている。
③鼻漏の改善を目的とした手術
かつてはVidian神経切断術が行われたが,涙分泌機能障害,口蓋知覚麻痺,複視などの合併症が報告されたため,最近では鼻内視鏡下に蝶口蓋孔から鼻粘膜内に出てきた後鼻神経を選択的に切断する鼻内翼突管神経切断術(後鼻神経切断術)が広く行われるようになっている。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p39, 42-4.
2) 松根彰志:セルフドクター. 2008;11(4):24-30.
3) 谷内一彦:Prog Med. 2004;24(1):262-7.
4) 谷内一彦, 他:アレルギー科. 2003;15(6):517-23.
【執筆者】
松根彰志
3 根治療法
1 アレルゲン免疫療法(保険適用が期待される舌下免疫療法とは)
現在,薬物治療に替わって治癒または長期寛解が期待できる唯一の保存的治療法は,アレルゲン免疫療法のみである。長年わが国では,皮下注射法(subcutaneous immunotherapy;SCIT)が行われてきた。しかし,これに用いることのできるアレルゲンワクチンの種類は限られており,スギ以外は標準化されていない。また,注射による治療のために長年の通院を要し,痛みもあることから脱落例も決して少なくない。また,頻度は多くないがアナフィラキシーショックなどの全身症状を起こす例もある。さらに,症例が多くない医療施設にとって治療に用いるアレルゲンエキスの期限切れが頻発し,経営に悪影響を与えることになる。したがって,有効な治療法ではあるものの,患者,医療機関の双方にとって行いにくい治療との印象があり,実施している施設はそれほど多くない1)。
こうしたことを背景にして,近く保険適用が期待されているアレルゲン免疫療法が舌下免疫療法(sublingual immunotherapy;SLIT)である。現在,2014年1月17日製造承認が取得された状況である。季節中からのSLIT開始はできないため,花粉飛散終了後からの施行ができるよう,現在,調整が行われている。
2 舌下免疫療法の投与法の種類
SLITは,アレルゲンワクチンを舌下(口腔底)に投与し,数分間保持する。その投与法については以下の種類がある2)。
①「滴下型」と「タブレット型」
液体エキス状のアレルゲンワクチンを滴下する「滴下型」と口内崩壊錠のような形態をしたタブレットとして投与する「タブレット型」とがある。
②「舌下吐き出し法」と「舌下嚥下法」
舌下後の処置として,アレルゲンワクチンを吐き出す「舌下吐き出し法」(sublingual/spit)と,吐き出さずに飲み込む「嚥下法」(sublingual/swallow)がある。現在は,舌下嚥下法が主体となっている。
3 治療効果
プラセボ対照二重盲検試験によるメタ解析結果で,SLITは効果の点でSCITよりやや劣るものの有効である。その際,アレルゲンワクチンの舌下保持にはタブレット型のほうが滴下型よりもやや優れている(図2 a・b)2〜4)。治療効果を得るには,最低でも12週間の治療が必要で,6カ月,12カ月の治療ではさらに有効性が増す。アレルゲン免疫療法の継続期間については,4年間のSLITが最も効果的であると現時点では結論されている。そして,終了後7~8年間の効果の継続が期待されている。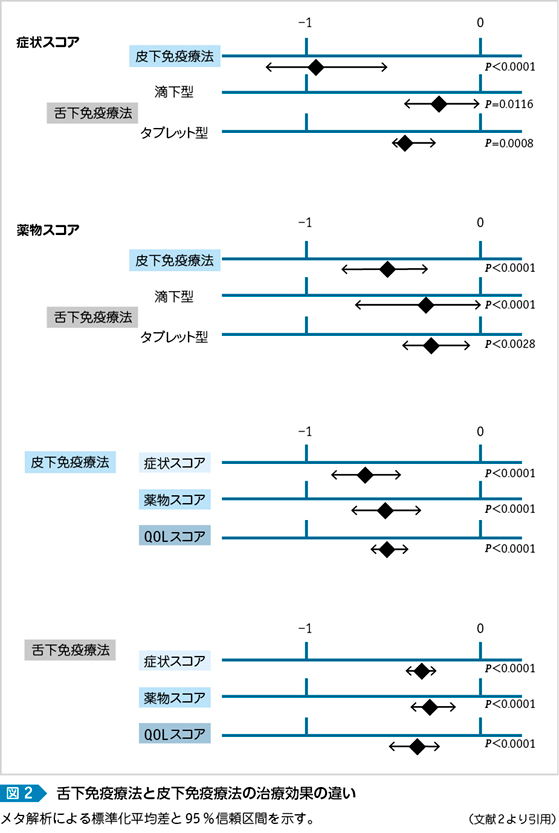
4 実施対象と適応(表7)
アレルゲン免疫療法は各国のガイドラインに従ってその安全性の点から5歳以上が推奨されている。ただし,わが国の舌下免疫療法では12歳以上の臨床試験のみ行われたため,まずは12歳以上が適応となる予定である。
禁忌(不適応)としては,表7に示されている点が指摘されている。β阻害薬を使用している場合は,アナフィラキシーを起こすと治療薬としてのアドレナリン(エピペン®)の効果が十分発揮できないと考えられるため禁忌である。また,全身性ステロイドや抗癌剤使用例,自己免疫疾患症例など免疫反応に異常が考えられる例では,投与アレルゲンが期待される免疫応答を誘導できない可能性があり,禁忌(不適応)とされる。妊娠については,開始時に妊娠している例では禁忌(不適応)であるが,開始後に妊娠した例ではSCIT,SLITともにアレルゲン免疫療法の継続は可能である5)。
5 作用機序
舌下免疫療法の作用機序としては,①遮断抗体や②制御性T細胞を介した免疫寛容の導入・維持などが提唱されている2)。
6 遮断抗体
舌下免疫療法では,抗原特異的IgG4, IgAが誘導されて,これが肥満細胞や好塩基球上のFcεR1(高親和性IgE受容体)に結合したIgEと原因抗原との結合を妨げる阻止抗体として働くとされる。これによって,通常の原因抗原とIgEとの結合,架橋反応,肥満細胞や好塩基球からのヒスタミンなどのメディエーターの放出が抑制され症状が改善される(図3)6)7)。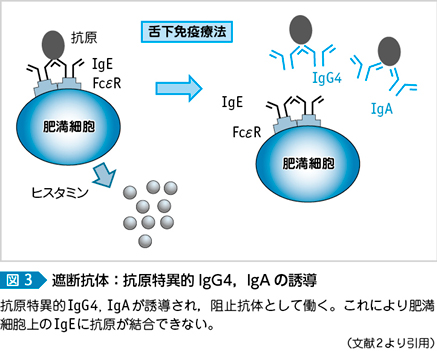
7 制御性T細胞
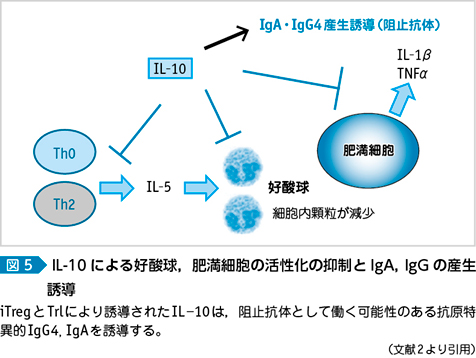
制御性T細胞(Treg,FoxP3+CD4+CD25+)は,免疫寛容の導入,維持に必須の役割を担っており7),胸腺で分化する内在性Treg(naturally occurring Treg;nTreg)と末梢で分化する誘導性Treg(inducing Treg or adaptive Treg;iTreg)に分類される。iTregはアレルギー疾患などで外来抗原の侵入によって末梢で分化し,抗原特異的T細胞や炎症細胞の抑制に働く8)9)。iTregは,IL-10やトランスフォーミング増殖因子(transforming growth factor;TGF)-βを産生する10)。TGF-βはiTregをさらに誘導する(図4)。また,産生されたIL-10やTGF-βは,IgAや特定のIgGクラスのクラススイッチ因子でありIgA,IgG(IgG4)を産生させる。これらは阻止抗体として働く可能性がある(図5)。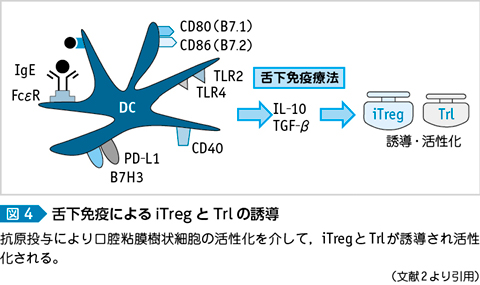
8 有害事象,副作用
SCITでは頻度は少ないもののアナフィラキシーの危険性があり,多くの医療機関,特に医師が1人体制であるようなところではSCITはしだいに行われなくなっていた。しかし,SLITでは先行して行われている海外での報告をみる限り,全身性のアナフィラキシーの報告はほとんどない。ただし,口腔底粘膜や口唇の腫脹といった局所での副作用報告がSLIT実施症例でみられる。
【文献】
1) 鼻アレルギー診療ガイドライン作成委員会:鼻アレルギー診療ガイドライン2013年版(改訂第7版). ライフ・サイエンス, 2013, p53-9.
2) 藤枝重治:日鼻科会誌. 2013;52(4)(別冊):8-15.
3) Di Bona D, et al:J Allergy Clin Immunol. 2010;126:558-66.
4) Dretzke J, et al:J Allergy Clin Immunol. 2013;131(5):1361-6.
5) 岡野光博:日鼻科会誌. 2013;52(4)(別冊):21-9.
6) Bahceciler NN, et al:Int Arch Allergy Immunol. 2005;136(3):287-94.
7) Scadding GW, et al:Clin Exp Allergy. 2010;40(4):598-606.
8) 藤村孝志:アレルギー・免疫. 2013;20(5):702-9.
9) Sakaguchi S, et al:Cell. 2008;133(5):775-87.
10) Novak N, et al:Allergy. 2011;66(6):733-9.
【執筆者】
松根彰志
4 専門医への紹介のタイミング
専門医への紹介については,①耳鼻咽喉科間の紹介,②耳鼻咽喉科と他のアレルギー関連診療科の紹介などがある1)。
薬物治療の効果が不十分な場合,鼻閉や水様性鼻漏が強く薬物治療の効果が不十分な症例では,鼻中隔彎曲症,慢性肥厚性鼻炎,慢性副鼻腔炎・鼻茸などの鼻腔形態異常の有無について,耳鼻咽喉科専門医の診断を受ける必要がある。レーザー治療なども含めた手術治療の適応などについての相談目的で専門医に紹介する必要がある。
アレルギー性鼻炎と喘息は特に小児において合併することが多い。アレルギー性鼻炎は,喘息の危険因子であると言われている。両疾患は病態の点でともに気道系のアレルギー疾患としての共通点がある。そして,小児の「アレルギーマーチ」2)を構成し,アレルギー性鼻炎の適切な管理と治療が喘息を改善させることが報告されている。アレルギーマーチは,「アトピーマーチ」(小児初期にアレルギー疾患が次々と現れること)とも呼ばれている。第1世代の抗ヒスタミン薬は喘息を悪化させることがあり,マクロライド系,ニューキノロン系抗菌薬は気管支拡張薬であるキサンチン誘導体の血中濃度を上昇させるため,投薬内容の確認も含め専門医への紹介による喘息合併の確認は必須である。喘息のみならず,アレルギー性鼻炎にはアレルギー性結膜炎やアトピー性皮膚炎が合併することも多く,これらについても専門医への紹介と治療上の連携が重要である。
【文献】
1) 一般社団法人日本アレルギー学会:アレルギー総合ガイドライン2013. 協和企画, 2013, p228-9.
2) 馬場 実:小児内科. 2003;35(4):542-6.
【執筆者】
松根彰志













































