お知らせ
愛知県へき地医療臨床研修システム─三方良しをめざした地域保健・医療の研修のための制度設計
「へき地医療臨床研修システム」は,研修医,指導医,地域住民に有益なシステムとして制度設計された
運用開始後の16年間で1000人以上の研修医がへき地医療研修に参加することになった

近年,様々な変化への対応が困難になっており,制度設計を再検討する時期となっている
1. 「へき地医療臨床研修システム」創設の試み
「三方良し」とは近江商人が大切にしていた商売の奥義で,「売り手」「買い手」「世間」の三者が満足できるような商売でないと上手くはいかないという考え方である。本稿では,臨床研修において学ぶ側の研修医も,教える側の指導医も,地域の住民にもプラスになるような「三方良し」をめざした「へき地医療臨床研修システム」の創設を試みた愛知県での16年間の経験を共有したい。
2004年の医師臨床研修制度改革により臨床研修が必修化されるとともに,地域保健・医療が初期臨床研修プログラムに含まれることになった1)。へき地・離島診療所はこの研修の研修協力施設の1つと位置づけられ,地域住民全体の多様な健康問題に対応するへき地医療現場での研修ができることになった。
新臨床研修制度が始まった当初は,研修医が学生の臨床実習と変わらないような研修しかできないのではないかという危惧があったが,その点へき地・離島研修では重要なマンパワーとして遇され臨床能力の開発にも資するであろうということは十分に予想された。また,新臨床研修制度開始当時の地域医療研修に対して厚生労働省は保健所勤務を推奨していたが,臨床に従事したい研修医が保健所研修に満足するとは思えなかった。さらには,来たるべき超高齢社会においては,在宅医療の現場やへき地医療の現実を見ることは,将来専門医になってもその基盤に求められる臨床能力を肌で感じてもらえるであろうということも期待された。
しかし,これまでへき地医療と直接の関係がない都市部の臨床研修病院にとって,研修協力施設となるへき地の医療機関を探すことは容易ではなかった。そこで,愛知県ではへき地での地域保健・医療研修を希望する臨床研修病院と,研修医の受け入れを希望するへき地医療機関との間の研修の調整を行う「愛知県へき地医療臨床研修システム」を構築し,2004年より運用を開始した2)〜4)。この制度は,へき地医療の梃入れという県の医療政策にも合致したものであり,発足当初の愛知県の担当職員もきわめて熱心に取り組んだ。
この仕組みの創設のきっかけは,筆者(伴)が長崎県で医師養成に関わった経験にあった5)。長崎県では1970年から長崎県独自の医師養成制度である「医学就学生制度」を運用しており,県が独自で奨学金を貸与し離島・へき地で勤務する医師を養成していた。1972年に開学した自治医科大学卒業医師もこの制度に加わり,両者が一体となって継続して離島・へき地への医師の供給体制が維持されていた5)。特定の大学や病院ではなく,県全体で医師の養成を支援することは,へき地医療機関,臨床研修病院,研修医のいずれにも受け入れられやすいものであった。この「県が斡旋」して,へき地で地域医療を支えている病院と各研修病院とのネットワークを作って制度運用するというアイデアは,当時「愛知県へき地医療対策協議会」会長を務めていた伴と,県立愛知病院でへき地医療支援機構の運営に関わっていた橋本が中心になってデザインし,その運用は橋本が中心になって展開した。
これまでの運用を振り返ることは,今後の地域における官民連携の制度創設に資することもあると考え報告することにした。
2. 愛知県のへき地医療とへき地医療臨床研修システム
愛知県は政令指定都市の名古屋市があり,人口も750万人を超え,へき地とは無縁に思われがちだが,県東部は山間地域が多く,過疎化,高齢化も著しい。愛知県のへき地医療に関連する地域は,県人口の1%未満しか住んでいないが,面積としては約3割を占める。これらの地域には,無医地区の医療を確保するための「へき地診療所」と,へき地診療所を支援する「へき地医療拠点病院」があり,それらの医療機関の活動を支援する県の組織である「へき地医療支援機構」(以下,支援機構)が存在している。これらが協力して,研修医の受け入れを行う「へき地医療臨床研修システム(以下,システム)」を運用している(図1)。
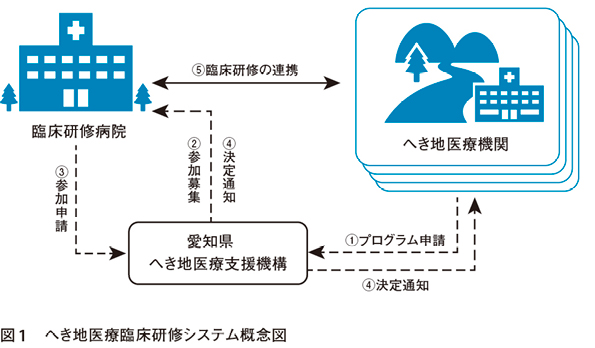
システム運営の具体的手順は以下のごとくである。
・へき地医療機関が連携して地域医療プログラム(以下,プログラム)を作成し,支援機構に申請する
・支援機構が臨床研修病院にプログラムを周知し,参加申請を受け付ける
・参加申請をもとに,支援機構が希望調整を行い研修先,人数,期間を決定する
・各プログラムで研修を実施し,統一の評価表を用いて研修評価を行う
・臨床研修病院とへき地医療機関が合同で参加するプログラム評価会議を開催し,改善点等を検討する
3. システムの変遷
1 離陸期:2003~2004年
医師臨床研修制度改革の概要が明らかとなり,臨床研修病院,へき地医療機関との意見交換を行い,システムの構築を検討することになった。県内の4地域でへき地医療研修を行うこととなり,システムに参加するへき地医療機関は,各地域の保健,医療,福祉の包括的な取り組みをもとにプログラムを作成した。支援機構は,臨床研修病院への周知,申請受付,調整を行うこととなった。すべてのプログラムで共通の評価方法を採用し,臨床研修医の派遣手続き・補償・時間外対応などの事務的事項も全体で統一することとした。
県内の臨床研修病院に対して,へき地医療研修についての周知も兼ねたアンケート調査を行った。地域医療研修にへき地研修が含まれる病院は52病院中11病院(21.2%)であり,多くは医療圏にへき地を含む病院であった。システムへの参加意向については,3病院(6%)が「参加したい」,18病院(34.6%)が「条件により参加したい」との回答であった。初年度となる2004年は6病院から申請がありシステムが開始された。
2 上昇期:2005~2010年
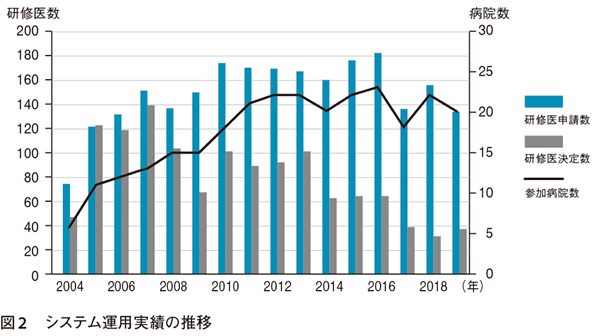
システム運用開始後の運用実績を図2に示す。開始当初は,年々参加病院が増加し,それに伴いプログラムの受け入れ数も増加した。プログラムの質評価・改善のために年1回のプログラム評価会議を開催した。この会議では,システムに参加するすべての臨床研修病院とへき地医療機関が参加し,ワークショップ形式でへき地医療研修の様々な問題点や改善について検討した。各プログラムの評価結果もおおむね良好であったが,一方で増加する申請に対応することが困難となり,受け入れ数を制限することが少しずつ増えてきた。
3 安定期:2011~2015年
各プログラムは順調に運営され,参加する臨床研修病院も22病院に増えた。プログラムは5地域に増えたが,受け入れ可能な研修医数は大きく変わらず,応需率は50~60%程度であった。
4 着陸期:2016年~
地域医療構想から医療機関の再編が検討されるようになり,へき地の医療環境も大きく変化することになった。5地域で運営していたプログラムも3地域にまで減少し,システムで受け入れられる研修枠がさらに少なくなっていった。
4. 考察
1 離陸期
へき地医療研修の導入にあたり,県が窓口になって研修の調整を行うことは,臨床研修病院とへき地医療機関の双方にとって安心感があり,普及のために有用であった。各臨床研修病院での研修医の規定に多少の差があり,へき地医療研修期間の身分,補償等の対応を調整することが必要であった。研修を受け入れる自治体の協力も必要であり,これらも県が調整することで円滑にできたと考えている。
またこの時期には,三重県がこの愛知県の取り組みに関心を持ち,愛知県での研修会などに三重県の職員の方々が参加し,そのノウハウが三重県での地域医療研修システム(MMC卒後臨床研修センター)にも反映されている。この地域医療研修デザインは多くの地域で汎用性のあるものであると思われる。
2 上昇期
多くの研修医がへき地に来るようになり,へき地の医療機関も活性化し,新たな環境で研修医と指導医が一緒に学びを深めることができた。また,プログラム評価会議や研修会などを通じて臨床研修病院の指導医がへき地の事情を知ることになり,お互いの施設の情報交換,指導医間の交流も促進された。
その一方,へき地医療機関の指導医の負担の問題が明らかとなってきた。指導医の確保対策等についても協議したが,限定的な対応しかできず,過剰な研修の受け入れは,へき地医療機関の負担を増すため,受け入れを制限せざるをえなかった。
指導医負担と研修医が戦力となることとのバランスを考えたとき,1〜2週間という短期間の受け入れは前者の割合が大きく,4週間の研修期間であれば,多くの場合この問題は解消できる。また,研修期間をオーバーラップさせて,研修医間で申し送りをさせることも有用な手段であった。
3 安定期
制度的な安定の一方で,増加する申請への対応が問題となっていた。システムによる受け入れ調整は,臨床研修病院間で公平になるよう行われているが,そのために,すべての病院で一定の割合の研修医が参加できなかった。各臨床研修病院内では,一部の研修医しかへき地医療研修ができないことが問題となり,いくつかの臨床研修病院では,個別にへき地医療機関と協議を行い,システムを通すことなく研修を実施するようになった。
このことはシステムの研修枠の減少につながったが,研修医教育やへき地医療にとっては必ずしもマイナスではなく,特定の臨床研修病院との連携強化で,より充実した研修とへき地医療の充実が可能になる面もあった。
4 着陸期
研修の受け入れを増やすためには,へき地にある民間の医療機関,へき地以外の地域の医療機関,他県のへき地医療機関などとの連携も考えられたが,制度上の問題などから範囲を拡大することは難しかった。臨床研修病院とへき地医療機関の個別の連携が進むことにより,システムによる受け入れ可能数は減少し,臨床研修病院に振り分けられるへき地医療研修の枠数は,多くの病院で1~2名程度となった。現状はへき地医療機関と個別連携する臨床研修病院の研修医と,その他の臨床研修病院の研修医との間でへき地医療経験の差ができてしまっている。へき地医療の梃入れという役割は果たせている一方で,臨床研修医にとっての研修制度としては大きな問題が出てきたと言わざるをえない。「愛知県のへき地医療の充実」と「臨床研修医にとっての研修機会」という2つの側面についての最善の方法を再度検討する時期になっている。
5. 制度設計の変革の行方
へき地医療の現場で臨床研修を行う取り組みは全国で行われており,各地域で工夫しながら成果をあげている6)。へき地医療を経験することは,研修医が将来どのような進路に進んだとしても,患者,家族,地域の背景をより深く理解できるようになることが期待される。愛知県ではシステム運用開始後,2019年度末までに1038人がへき地での研修を行った。従来,愛知県ではへき地医療について認識される機会が少なかったが,県がシステムを運用することで,へき地医療研修の普及に一定の貢献はできたと思われる。しかし,システムの運用開始後16年が経過し,県が調整することの限界も感じられるようになってきた。
どのような制度であれ,それを運用するにあたっては,官と民の役割分担が課題となる。立ち上げの当初は,特定の大学や病院ではなく,県全体で医師の養成を支援することは,学閥や経営にとらわれない制度設計というメリットのみならず,へき地医療の梃入れという県の医療政策としての役割も果たすことができた。しかし,いつまでも官が主導することは,制度を取り巻く諸々の環境が大きく動く中で,民の持つ絶えざる革新の創出への志向を期待することが難しいことにもなり,あらゆる組織や制度が直面する宿命である。愛知県のこの制度も,制度疲労あるいは制度寿命が来ていると言わざるをえない。環境の変化に応じた制度設計の変革がどこへ向かうべきなのかが問われている。愛知県のへき地臨床研修プログラムのような一県単独の制度ではなく,広域な県境を跨いだ連携プログラムを構想すべきときであろう。
【文献】
1)厚生労働省:医師臨床研修制度のホームページ.
[https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kenkou_iryou/iryou/rinsyo/index.html]
2)橋本 淳, 他:愛知県へき地医療臨床研修システムの構築. 第27回日本プライマリ・ケア学会2004. 6. 5.
3)橋本 淳:研修医教育をへき地医療の現場でも へき地医療研修愛知モデルの試み.週刊医学界新聞.第2754号, 医学書院, 2007.
4)橋本 淳:地域で研修医を育てる~へき地医療研修愛知モデル~. 研修医指導ケースアプローチ2008. 畑尾正彦, 編. 羊土社, 2008.
5)伴 信太郎, 他:鼎談 時代の要請に応えるジェネラリストを育てる. 週刊医学界新聞. 第2783号, 医学書院, 2008.
6)日本医学教育学会卒後・専門教育委員会, 他:医学教育. 2018;49(4):207-11.













































