お知らせ
プライマリ・ケアのヘルスサービスリサーチ【臨床医に伝えたいヘルスサービスリサーチ(3)】
1. はじめに
プライマリ・ケアは,多くの国において最初にアクセスする医療サービスであるため,医療システム全体の質を向上させる上で,大きな役割を担っている。1996年の米国国立科学アカデミーによると,「プライマリ・ケアとは,患者の抱える問題の大部分に対処でき,かつ継続的なパートナーシップを築き,家族及び地域という枠組みの中で責任を持って診療する臨床医によって提供される,総合性と受診のしやすさを特徴とするヘルスケアサービスである」と定義されている。
他の臨床各科の研究は大きく基礎研究と臨床・社会医学研究にわかれるが,プライマリ・ケアの研究はそもそも臨床・社会医学研究である。その中でも,個々の治療の効能(efficacy)を評価する研究よりも,ケアへのアクセスや診療の質など,Donabedianモデルのプロセスに当たる部分を評価する研究が多いことが特徴として挙げられる。

プライマリ・ケアは,医療サービスのゲートキーパー機能を担うため,アクセスのしやすさと公平性を保つ必要がある。以下に,英国でプライマリ・ケア領域のヘルスサービスリサーチ(health services research:HSR)をしているCampbellらが作成したプライマリ・ケアのアクセスに関する概念図 (図1)1)を基に,プライマリ・ケアのHSRについて検討する。
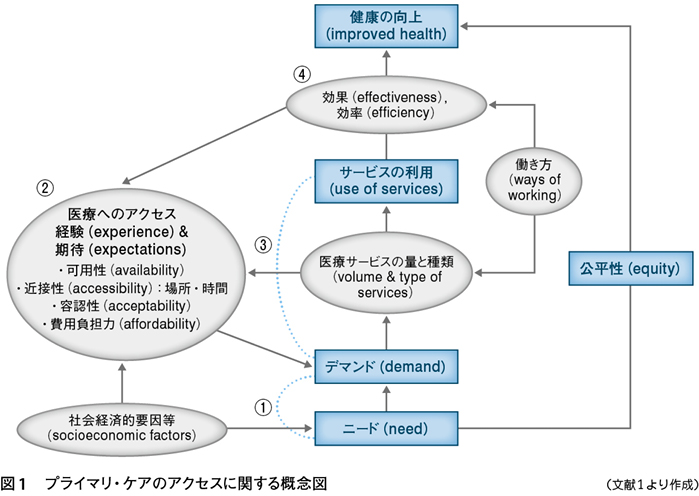
この図は,患者のニード(need)とデマンド(demand)が医療サービスの利用につながり,最終的に健康の向上に結びつくことを示したモデルである。ここでのニードは患者が必要としていることであるのに対し,デマンドはそのニードが受療行為として表出されたものを示す。たとえばニードがあったとしても,受診しなくても解決すると判断した場合はデマンドには至っていない。デマンドという受療行為に至るには,可用性(availability),近接性(accessibility),容認性(acceptability),費用負担力(affordability)から構成される医療へのアクセスのしやすさが関係する。可用性は適切なサービスの存在,近接性は場所や時間を含めて容易にアクセスできるかどうか,容認性はサービスへの受容の度合い,費用負担力は払える金額かどうかを示し,これらは経験や期待から判断される。
プライマリ・ケアがめざすのは,患者のニードを把握してデマンドにつなげ,適切なサービスを提供したり専門医へ紹介したりすることにより,より効果的(effectiveness)・効率的(efficiency)な医療を提供し,最終的に公平に健康の向上につなげることである(equity)。
この図からプライマリ・ケアのHSRについて考えると,①患者のニードを把握しデマンドにつなげること,②プライマリ・ケアへのアクセスの評価,③プライマリ・ケアのプロセス評価,④プライマリ・ケアのアウトカム評価の4つに大きく分類される。ここでのプロセスとアウトカムは,疫学研究における曝露とアウトカムとは異なる概念であることに注意されたい(☞本連載第1回参照,No.5152掲載)。
以下,各項目の説明とともに国内外の研究の代表例を紹介する。
2. 患者のニードをデマンドにつなげることに関する研究(図1の①に該当)
プライマリ・ケアにおいては,まず,患者のニードを把握し,特にニードの高いハイリスク集団を同定し,デマンドにつなげるために適切に医療資源を配分することが重要である。代表例として,在宅医療における緊急時の往診をデマンドとして考えた研究を紹介する。
日本では高齢化や地域医療構想により在宅医療のあり方が見直されており,2006~08年にかけて,24時間の連絡体制等を条件とする在宅療養支援診療所・病院(以下,在支診・病)が創設された。さらに2012年には緊急時の往診や看取りをより推進するため,「在宅医療を担当する常勤医師が3人以上」が必須要件のひとつである機能強化型在支診・病が創設された。しかし,2018年の時点で機能強化型在支診・病の施設数は在支診・病全体の24%2)であり,また,在支診・病でない一般診療所も多く在宅医療を担っている2)。これらの一般診療所や機能強化型ではない在支診・病の医師の多くがソロプラクティスであり,在支診全体の7割以上の医師が24時間のオンコール対応に負担を感じているとの報告3)もある。
このような背景において,我々のグループは,緊急往診(以下,往診)を頻回に利用するハイリスク層を予測するリスクスコアの開発と検証に関する研究4)を発表した。この研究では自治体の医療介護レセプトデータを用いて,新たに訪問診療を開始した65歳以上における平均月1回以上の往診(頻回往診と定義)をアウトカムとし,年齢,性別,在宅医療における処置,要介護度,訪問診療開始時の疾患などの予測変数候補の中から,least absolute shrinkage and selection operator(LASSO)ロジスティック回帰を用いて予測モデルを構築した。なお,LASSO回帰分析は,与えられた予測変数の一部のみ最終モデルで使用することにより,回帰モデルの予測精度と解釈可能性を向上させるために導入された回帰分析手法であり,古典的な回帰法よりも予測因子の識別に優れた性能を示すと言われている。最終的に在宅酸素療法(3点),要介護度4~5(1点),悪性腫瘍(4点)の3つで構成される簡便なリスクスコアを作成した。このツールを用いることで,頻回往診を必要とするハイリスク患者を訪問診療開始時に特定し,人員の整った医療機関に集約させるなどの対策により,ニードをデマンドにつなげ,容体急変時の適切なケアやソロプラクティスのプライマリ・ケア医の負担を減らすのに役立つと期待される。

残り2,951文字あります
会員登録頂くことで利用範囲が広がります。 » 会員登録する










































