無刀流整形外科臨床医学セミナー~腰部、骨盤帯の痛みに対して~
無刀流整形外科臨床医学セミナー~腰部、骨盤帯の痛みに対して~
◇満員御礼◇
当セミナーはご好評のため満席となりました。多数のお申し込みをいただき誠にありがとうございました。
日本医事新報社刊『無刀流整形外科』(2017年)の執筆陣を講師とする臨床医学セミナーを東京都内で開催いたします。
書籍の中で取り上げているfascia(ファシア。筋膜Myofasciaを含む、目視可能な固有結合組織の線維成分の構成体(≒”いわゆる”線維性結合組織))に関するさらに詳細な解説に加え、エコーガイド下fasciaハイドロリリース、腰部・骨盤帯の痛みに対する評価・治療、実際の身体機能への介入法など臨床実技に関する講義・実演が中心となるセミナーです。
『無刀流整形外科』を読んでもなかなか理解の難しかった、臨床応用、実際の手技について学ぶまたとない機会となります。ぜひご参加ください。
※日本整形外科学会教育研修単位:4単位(1,000円/1単位別途)
講演予定演者(講演順)
柏口新二先生(国立病院機構徳島病院整形外科)
小林只先生(弘前大学医学部附属病院 総合診療部 助教)
木村裕明先生(木村ペインクリニック 院長)
菊地臣一先生(福島県立医科大学 常任顧問)
加藤欽志先生(福島県立医科大学整形外科学講座 講師)
吉田眞一先生(よしだ整形外科クリニック 院長)
仁賀定雄先生(JIN整形外科スポーツクリニック院長)
梅村悟先生(東京明日佳病院リハビリテーション科 理学療法士)
畑中仁堂先生(じんどう整骨院アスリート)
開催概要
開催日:2019年6月23日(日)
開催時間:10時~17時30分(9時30分より受付開始)
開催場所:日中友好会館 地下1階大ホール(http://www.jcfc.or.jp/shisetsu/hall)
参加費:20,000円(税込み)
※当日の配布資料代、昼食費を含みます
(昼食会場:日中友好会館 1階レストラン「馥(ふく)」にて)
参加申し込みはこちら ![]()
【注意事項】
・ご参加いただく際は上記申し込みリンクより電子チケットをご購入ください(別途発券手数料400円が必要です)
・当日は受付にチケットの画面をご提示ください
・チケットの表示はiPhone(iOS9.0以上、Safari、LINE内ブラウザ)、Android(4.4以上、Chrome、LINE内ブラウザ)の携帯端末/タブレットでのみ可能です。チケットの表示ができない方は購入時に配信されるメールをプリントアウトしてお持ちください
・お客様のご都合によるキャンセル、返金には応じかねます。お申し込みの際は開催日程をよくご確認の上、お申し込みください
・参加される方が変更となる場合は、下記お問い合わせ先まで必ずご連絡ください
※日本整形外科学会教育研修単位:4単位(1,000円/1単位別途)
※単位認定料は当日別途申し受けます。
[1] 整形外科基礎科学 1単位
[2] 外傷性疾患(スポーツ障害を含む) 2単位
[14-4] 専門医としての人間性並びに社会性向上に資する講習会 1単位
主催:株式会社日本医事新報社
共催:一般社団法人日本整形内科学研究会(JNOS)
運営:アスリード株式会社
事務局 株式会社日本医事新報社 上平和秀
〒101-8718 東京都千代田区神田駿河台2-9
TEL 03-3292-1557 FAX 03-3292-7555
uwadaira@jmedj.co.jp/kazuwa.iji@gmail.com
参考図書:『無刀流整形外科』
※講義は本書籍の内容を中心に行われます。ご参加の際は本書籍を必ずお持ちください
※下記画像リンクよりご購入、詳細をご覧いただけます。また、当日会場での特別価格販売も予定しております

無刀流整形外科は目新しい治療ではなく、むしろ運動器治療の原点です。できるだけ手術に頼らずに、保存的に治療することを目指しています。保存治療といっても身体機能そのものに介入する根治的療法もあれば、疼痛の伝達経路を一時的に遮断して悪循環を絶つ姑息的治療もあります。
今回はヒトの身体の大部分を占めるにもかかわらず、まだ未開の領域であるfasciaについて小林只先生が歴史からアップデイトなところまでを解説します。そして治療に関しては木村裕明先生が概要とコツを紹介します。
菊地臣一先生には無刀流整形外科の根幹をなす医療倫理や理念について、次世代の若者にエールを込めたメッセージを頂きます。
午後からは体幹と骨盤帯について、脊椎外科の立場から加藤欽志先生が腰椎へのアプローチを、吉田眞一先生が仙腸関節を中心とした臀部の痛みについて、仁賀定雄先生がgroin painの診断とアプローチについて解説します。畑中仁堂、梅村悟両先生は身体機能への介入法の具体例を示します。いずれも各分野を代表する講師で、診察や注射の実技を交えて熱のこもった講義を聞くことができるものと期待します。
国立病院機構徳島病院整形外科 柏口新二
プログラム:
講演座長
柏口新二先生(国立病院機構徳島病院整形外科)
小林只先生(弘前大学医学部附属病院 総合診療部 助教)
開会の挨拶
10:00~10:20
無刀流整形外科の目指すもの
演者:柏口新二先生(国立病院機構徳島病院整形外科)
▶講演要旨
自分が患者になった場合、切らずに治るのであればどれほどありがたいと感じるだろうか。誰が好き好んで体にメスを入れたがるだろうか。どうしてもメスを入れなければならないなら、できるだけ少なくて済むほうが良いに決まっている。採血のための注射すら嫌なのだから……。
ところが医師となってメスを振るうようになると平気で真逆のことをする。ギプスで治せる鎖骨骨折でも手術を優先し、さらにはピン1本で留めることができるのにプレートで固定する。治ったら、また皮膚を切ってプレートを取り出す。
何のための、誰のための治療なのか。
まだ保存療法や骨切り術で対応できるのに人工関節置換をする。責任病巣を十分に検討せずに、広範囲に除圧し脊椎を固定する。人工関節や脊椎固定術は治療点数は高く、病院の収益になり得る。そういう高額な収益をもたらす医師の評価は院内では上がる。
このような市場経済主義に汚染された医療ではなく、仁や徳といった医療理念に基づいた医療を思い出しましょう。
プログラム1 fasciaについて([1] 整形外科基礎科学 1単位)
10:20~10:50
fasciaに関する総論
演者:小林只先生(弘前大学医学部附属病院 総合診療部 助教)
▶講演要旨
ファシア(fascia)は「目視可能な固有結合組織の線維成分の構成体(≒”いわゆる”線維性結合組織)」であり、「筋膜(myofascia)に加えて腱、靱帯、神経線維を構成する固有結合組織、脂肪、胸膜、心膜など内臓を包む膜など骨格筋と無関係な部位の結合組織を含む概念」と理解しておくことが現状では妥当だろう。つまり、fascia=筋膜ではない。筋膜(myofascia)はファシア(fascia)の一部である。そして、fascia=結合組織でもない。結合組織(connective tissue)は細胞成分・線維成分・基質(体液)で構成され、その構成割合・密度により、マクロ解剖では特殊結合組織(例:血液、骨、軟骨)と固有結合組織(例:疎性結合組織、密性結合組織)に大別される概念である。
fasciaの概念を用いて従来の組織を表現すると、「神経(nerve)=神経線維(電線)+fascia(例:神経鞘、神経上膜)」、「仙腸関節=仙腸関節腔(cavity)+fascia(例:靱帯群)」となる。また、筋の付着部と関節包を構成する線維群は解剖学的に連続していることがマクロ解剖・ミクロ解剖の両者で指摘されている。fasciaと自由神経終末と毛細血管の関係性も解剖学的に解明されていないが、機能的・化学的・電気生理学的な研究も進んでいる。
このfasciaという新しい解剖学的概念は、内臓・運動器など、生体を扱うあらゆる分野で注目されている。2018年6月、30年ぶりの改訂となった「国際疾病分類・第11回改訂版(ICD-11)」において、fasciaが基本体組織として記載された。マクロ解剖的・ミクロ解剖的な範囲・定義に関する議論に加えて、fasciaに起因する多様な症状とその治療は、西洋医学にパラダイムシフトを起こすだろうテーマにとして、世界中で議論が白熱している。
我々は、既存の運動器学・整形外科学との有機的な融合を目指し、fasciaの用語制定、fasciaの癒着・接着強度のgrading、fasciaによる各種病態の再整理による診断と治療(徒手・鍼・注射・鏡視下手術・物理療法・運動療法など)の系統化による、医学の発展と多職種連携による医術の向上を目指している。
参照1)無刀流整形外科(日本医事新報社 2017)
参照2)一般社団法人日本整形内科学研究会(JNOS)医療関係者向けHP:https://www.jnos.or.jp/for_medical
10:50~11:20
ブロック・fasciaリリース注射治療の実際~エコーガイド下fasciaハイドロリリースの臨床応用~
演者:木村裕明先生(木村ペインクリニック 院長)
▶講演要旨
エコーガイド下fasciaハイドロリリース(US-guided Fascia HR)とは、fasciaを生理食塩水、あるいは細胞外液でリリース(エコー画像上“白く厚い帯状のfascia”をバラバラにする)し、鎮痛効果に加えて結合組織の伸展性・柔軟性の改善を期待する手技である。fasciaリリースには、注射・鍼・徒手など多様な手法がある。このうち、2017年3月に「液体の注射でリリース」する手技を指すハイドロリリースHydrorelease(HR)という名称が、木村裕明・小林只・白石吉彦・皆川洋至ら(五十音順)の協議により命名された。その主たる意図は、社会で誤用される「筋膜リリース」という用語との差別化、及びUS-guided Fascia HRは鍼や徒手によるFasciaリリースとその有効性等に係るメカニズム等が異なる可能性を示唆することにあった(引用:https://www.jnos.or.jp/for_medical#HydroreleaseHRHR)。
今回、腰殿部痛を例に、US-guided fascia HRの治療が複合病態の治療(下図)であることを、一般社団法人日本整形内科学研究会(Japanese Non-surgical Orthopedics Society=JNOS)による技術講習会の資料、日本大学医学部機能形態学系生体構造医学分野客員研究員としての肉眼解剖研究の資料と合わせて、解説する。

具体的には、椎間関節へのUS-guided fascia HRは椎間関節腔+fascia(関節包靱帯+筋付着部+筋外膜間fascia+黄色靭帯・背側硬膜複合体(LFD)・神経根につながるfascia)に広がること、腸腰靭帯への注射は、横突起側ではL5/S椎間関節(上述)、腸骨側では後仙腸靱帯+胸腰筋膜に広がること、腰神経叢への注射では大腰筋+腰方形筋+胸腰筋膜深層に広がること、足根洞への注射は脂肪体+関節包靱帯体+腓骨筋腱周囲+三次元的に複雑に広がる支帯に広がること、などを提示する。
また、当院における多職種連携によるシステム(インカムの活用、事務、看護師、理学療法士、鍼灸師との連携)を用いた、発痛源評価から局所治療、そして理学療法・心理ケアに至る一手法も紹介する。
プログラム2 若き医療従事者のために([14-4]専門医としての人間性並びに社会性向上に資する講習会 1単位)
11:30~12:30
若き医療従事者のために~変化を続ける医療の道~
演者:菊地臣一先生(福島県立医科大学 常任顧問)
▶講演要旨
臨床医学とは、現代に生きる我々が先人に学び、学んだことを目の前にいる患者さんや人々に生かし、それを未来に伝える営みである。この行為を継続することにより、今の世代を通して、前の世代が次の世代に伝えたい想いが受け継がれていく。
医療人の仕事は、研鑽を積むにつれ、地位や年齢とともに求められる役割が変わる。すなわち、医療人は、絶えずプロとして、自分の立ち位置を変えてゆく必要がある。
診療では、医師と患者の双方に、相手に対する敬意と信頼、そしてそれを愚直に継続する事が求められる。
医療自体も日々変化している。己の修業時代、関節疾患の最終手段は関節固定術であった。今という時代、関節固定術を経験する機会は殆ど無い。私の専門である脊椎・脊髄外科では、脳外科医の先達が双極性電気メスを導入して、劇的に技術が進歩した。その後、整形外科医が超音波メスを導入した。その結果、難しい手術とされていた髄内腫瘍も専門医であれば誰でも治療可能になっていった。この事実は、一つの技術の開拓者は、どうしてもその技術に固執してしまうという事を示唆している。我々は、常に挑戦し、何でも一度は試みて評価する必要がある。
近年のEBMが明らかにしたのは、皮肉にも、NBMの重要性である。即ち、scienceだけでは医療は不充分である。Placebo効果の診療の関与は我々が認識していた以上に大きい。
また、医師と患者の間の信頼関係は、患者満足度や治療成績に影響する。現代の医療は、ややもすれば、癒しが治療に、聞くアートが機器による検査に、思いやりが管理となってしまっている。医療とは機能不全になった生化学工場の修復(Lown B 1996)とさえ言われている。現代医療のテクノロジーに頼り過ぎる事に注意する必要がある。
したがって、我々は医師としてのknow-howの習得は当然ながら、人間学の習熟にも励む必要がある。
昼食休憩(50分)
日中友好会館 1階レストラン「馥(ふく)」にて
プログラム3 評価・治療のアプローチ方法([11] 骨盤・股関節疾患 2単位)
13:20~14:10
評価・治療のアプローチ方法~腰痛~
演者:加藤欽志先生(福島県立医科大学整形外科学講座 講師)
▶講演要旨
脊椎外科医の立場から、スポーツ選手の腰痛の評価方法を中心に提示する。問診では、病態に関する内容だけでなく、選手の立場や今後の予定に関しても確認する。身体所見の評価では、脊椎所見の評価が基本となるが、下肢の筋タイトネスや体幹安定性まで含めて評価する。画像所見では、MRIの脂肪抑制像が有用である。実臨床では、診断的ブロックを用いて疼痛源の推察を行っているが、各種ブロックの適応についても紹介する。
スポーツ選手において腰痛の原因となる脊椎疾患は、年代により疾病構造が変化する。発育期である小・中学生では、未成熟な脊椎に加わる負荷により、椎弓・椎弓根の疲労骨折(分離症)や終板障害が生じやすく、高校生以降は、椎間板の退行性変化による腰椎椎間板ヘルニアなど神経障害を呈する疾患が増加する。腰椎椎間板ヘルニアの大部分は、保存療法で競技復帰が可能だが、手術療法が適切な場合もあり、その適応判断についても考察する。
運動復帰にあたっては、スポーツ動作中の腰椎の「安定性」の獲得と、隣接する胸椎・胸郭、骨盤・股関節の適切な「可動性」の確保が重要である。また、選手の身体的・心理的特性や競技環境によって、柔軟に対応を変える必要がある。疼痛緩和のみにとらわれず、早期復帰とパフォーマンスの維持を考慮した治療計画の立案が求められる。
14:10~15:00
評価・治療のアプローチ方法~仙腸関節を中心とした殿部の痛み~
吉田眞一先生(よしだ整形外科クリニック 院長)
▶講演要旨
腰痛を訴える症例で実際の発痛源が殿部(ヤコビー線より尾側)にある症例は60〜70%である。
その中でも重要なのが直立二足歩行のために進化したヒト特有の構造を持つ仙腸関節である。ただし、周辺組織を含めたその構造と機能は進化の途中で完成段階とは言えず、それゆえ体幹-骨盤のアライメント異常がもたらす様々な関連痛や合併症状を伴う仙腸関節障害に悩む症例は非常に多いと推測される。しかし、残念ながら腰殿部痛を扱う一般的な医療では仙腸関節は「見逃された腰殿部痛」と言わざるを得ない。
今回の講演では一般的な医学書には十分記載されていないこの仙腸関節とその周辺の軟部組織にスポットを当て、その問診のポイント、姿勢・歩容・疼痛誘発動作や骨盤固定によるその改善などの身体的診断法、超音波による後方靱帯(長短後仙腸靭帯、仙結節靭帯、腸腰靭帯)の所見、超音波ガイド下ハイドロリリースによる治療法の実際を解説と実演で紹介する。さらに合併する周辺軟部組織に由来する殿部痛や鑑別を要する殿部痛として上殿神経、下殿神経、坐骨神経、後大腿皮神経、陰部神経、上殿皮神経、中殿皮神経、梨状筋、内閉鎖筋、小殿筋の触診や超音波による診断やハイドロリリースなどの治療法を供覧する予定である。
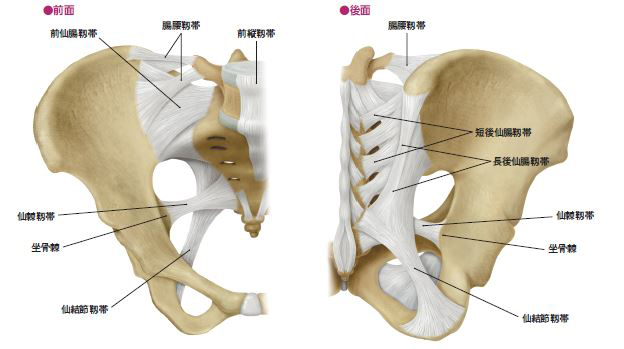
図1:仙腸関節周辺の靱帯
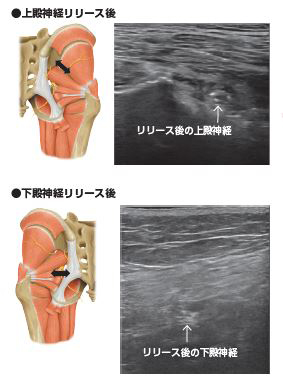
図2:上殿神経,下殿神経リリース後のエコー画像と解剖図
15:00~15:50
評価・治療のアプローチ方法~Groin pain~
仁賀定雄先生(JIN整形外科スポーツクリニック院長)
▶講演要旨
難治性groin pain(以下GP)は、病態の解明がブレイクスルーを迎えつつある。詳細なMRIによって、恥骨上枝の腹直筋腱~長内転筋腱恥骨付着部微細損傷、恥骨下枝の薄筋腱などの短内転筋群恥骨付着部微細損傷、恥骨浮腫、恥骨結合のcentral disc protrusion、pubic plateのダメージ、腸腰筋腱周囲炎などを見いだすことができる。
恥骨周囲の微細損傷、恥骨結合破綻、恥骨結合・骨盤・全身の機能不全が互いに関与しあって慢性化するのが難治性GPの病態と考えられる。筆者は従来「器質的病変を認めない機能不全による鼠径部痛」を鼠径部痛症候群と定義していたが、現在はほとんどの例でMRIによって器質的病変を見いだすことができるため、鼠径部痛症候群を、「機能不全が鼠径部の器質的疾患発生に関与し、運動時に鼠径部痛を起こす症候群」という新たな考え方で定義し直した。MRI所見は機能不全の結果として生じていると考えられるので、MRI所見が改善するまで休んでも解決にはならない。機能不全を評価して改善することが治療・予防で重要である。
難治性GPでは、ほとんどの症例で何らかの外傷・障害やトレーニング内容が原因で鼠径部に痛みを生じる前に機能不全を生じていたことが推察できる。機能不全はあるが痛みを生じていない状態(Dysfunction & No pain : DN)を見つけて修正することが治療においても予防においても重要である。医師がDNを発見、修正することは難しいので、リハビリスタッフ・トレーナーとの共同作業が必要である。
詳細な問診で痛みが発生する数ヶ月~数年前まで遡って機能不全を起こすに至った外傷・障害やトレーニング内容を確認することが重要である。また、リハビリ・予防では可動性・安定性を整えて効果的に筋出力できる状態にした上で、協調運動をタイミングよく行える身体機能にすることも重要である。
休憩(10分)
プログラム4 身体機能への介入
16:00~16:30
身体機能への介入(1)
演者:梅村悟先生(東京明日佳病院リハビリテーション科 理学療法士)
▶講演要旨
身体機能に介入する際は、痛みが出ている局所だけではなく、全身の機能に目を向ける必要があります。
痛みが出る理由のひとつとしてメカニカルストレスが局所に集中してしまうことが挙げられます。腰部・骨盤帯あるいは頚部・肩甲帯などにひずみが集中してしまうようです。下肢機能の低下が原因になっていると考えています。ヒトの身体の土台となっているのは下肢です。
ヒトは長い進化の過程で直立二足歩行を獲得しました。これにより手が自由になり、芸術や科学が生まれ、近代文明が花開きました。長時間の直立位での作業や持続的な直立二足歩行はヒトにしかできないものです。しかし近年では、インターネット等の通信環境の変化、自動車や自転車等の交通手段や交通網の急激な変化により、立位での作業や持続的に歩行をする機会が減少し、この能力も衰え始めています。そのような状況のなか、下肢や体幹などの身体機能が低下し、姿勢や歩容が崩れた結果として腰部・骨盤帯など運動器の異常が増加していると考えています。
一番大切なのは、きちんと「立つこと」「歩くこと」です。 そのために必要な下肢機能を中心とした運動療法を提示します。大殿筋・内転筋・腰部多裂筋などの筋や、足部のアーチ機能改善に対するアプローチを紹介します。
16:30~17:00
身体機能への介入(2)
演者:畑中仁堂先生(じんどう整骨院アスリート)
▶講演要旨
痛みがあるから患者さんは病院に来ます。
したがって痛みが除去できればどんな方法でも患者さんは満足すると思いますし、痛みがなくなり日常生活、競技に復帰できるのであれば、その手段は薬剤、注射、手術で、ハイドロリリース、徒手療法などなんでもいいと思います。
痛みの原因をハッキリさせ、その原因を除去して痛みがなくる。それが一番リスクが少なく治せる方法かと思います。
その後に痛みを引き起こした原因の要因を我々メディカルスタッフが見つけて機能的に治して、その部分にストレスがかからない身体機能を作る。
それが我々メディカルスタッフの役割であり、要因を見つけることが出来れば再負傷の予防もできます。
最終的には私のメデカルスタッフとしての最大目標は怪我しない身体作りです。しかし我々だけが機能的な要因を理解しても医師と選手、指導者が理解しなければ予防はできません。
したがって、今回の無刀流の整形外科医学セミナーにおいて、少なくても講習会に参加してくれた人が効果を認め、その方法が理論的に納得できるものでなければならないと思っております。
確かに人ぞれぞれレベルが違うので、私のリハビリを理解する人、理解できない人がいるのは当然だと思います。しかし、理論的にも技術的にも基準がないと応用のしようがありません。
残念ながら私のリハビリ効果の基準には、現在のところ皆さんが納得できる理論的な基準がありません。その基準作りのために去年から活動しています。
色々長々と説明いたしましたが、一言で言いますと私の今後の活動は「医師もPTも患者(選手)さんも納得できるリハビリ処方」を作成することです。
今回のセミナーでは、その部分に重点をおき説明させていただきます。
プログラム5 総合討論
17:00~17:25
司会:柏口新二先生(国立病院機構徳島病院整形外科)、小林只先生(弘前大学医学部附属病院 総合診療部 助教)
閉会の挨拶
17:25~17:30
閉会の挨拶・情報提供
柏口新二先生(国立病院機構徳島病院整形外科)





