お知らせ
神経因性膀胱
- 登録日:
- 2017-03-16
- 最終更新日:
- 2017-07-24
- 三井貴彦 (山梨大学大学院総合研究部泌尿器科学・泌尿器科准教授)
- 武田正之 (山梨大学大学院総合研究部泌尿器科学・泌尿器科教授)
■疾患メモ
□正式名称は神経因性膀胱機能障害であり,その定義は,排尿運動に関する神経が障害を受け,排尿サイクルが円滑に動かなくなった状態1)2)である。
□明らかな尿路の器質的疾患(前立腺肥大症,尿道狭窄,女性骨盤底障害など)がないにもかかわらず下部尿路機能障害がある場合,神経因性膀胱を疑う。
□最終的な診断には,尿流動態検査(尿流測定,膀胱内圧測定,外尿道括約筋筋電図など)所見と基礎疾患である神経疾患の存在の診断が必要である。
□原因疾患としては,脳血管障害,脊髄損傷,脊椎疾患,パーキンソン病などの神経変性疾患,子宮癌,直腸癌などの骨盤内手術や糖尿病による自律神経障害などがある(表1)。

□自律神経障害の場合は,排尿障害が主である。脳血管障害は一般に蓄尿障害の頻度が高く,脊髄損傷,脊椎疾患,パーキンソン病などの神経変性疾患では障害部位によって病態が異なる。
■代表的症状・検査所見
【症状】
□下部尿路症状の中で蓄尿症状と排尿症状について以下に示す。症状は表1で示した病変レベル・部位によって異なる。蓄尿症状と排尿症状が混在することも多い。
□蓄尿機能障害から発生する蓄尿症状:頻尿,夜間頻尿,尿意切迫感,切迫性尿失禁,腹圧性尿失禁など。
□排尿機能障害から発生する排尿症状:排尿困難,怒責排尿,尿線最小化,尿線中断など。
【検査所見】
□主な診断法を表2に示す。問診(医療面接)で,下部尿路症状があり,その原因となりうる神経疾患などがある場合,神経因性膀胱を疑う。正常な蓄尿機能と排尿機能がどのように障害されているかは,ある程度は症状から判定できるが,両者が混在する病態もしばしばみられる。
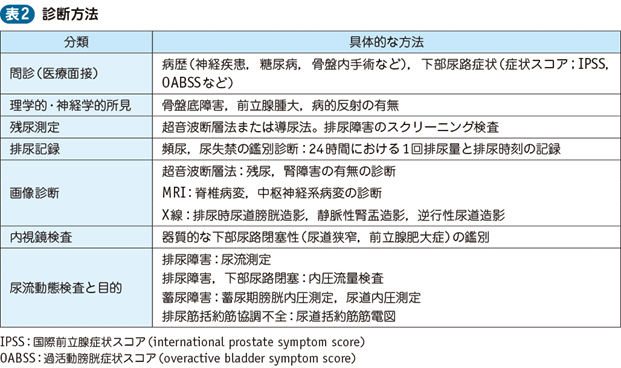
□下部尿路症状の評価のためには,IPSS(international prostate symptom score;国際前立腺症状スコア),OABSS(overactive bladder symptom score;過活動膀胱症状スコア)が一般的である。前者は尿失禁以外の蓄尿症状と排尿症状を定量化でき,後者は腹圧性尿失禁以外の蓄尿症状を定量化できる。
【確定診断のポイント】
□まず,明らかな尿路の器質的疾患(前立腺肥大症,尿道狭窄,女性骨盤底障害など)がないにもかかわらず下部尿路症状がある場合,神経因性膀胱を疑う。最終的な診断には尿流動態機能検査(尿流測定,膀胱内圧測定,外尿道括約筋筋電図,内圧流量検査など)と,基礎疾患である神経疾患の存在の診断が必要であるが,神経疾患の存在が確認できない場合もある。
□重要なポイントは,下部尿路機能障害のタイプを正確に診断することである。蓄尿機能障害と排尿機能障害は単独に存在するだけではなく,両者を合併する場合もある。鑑別すべき疾患の代表として,前立腺肥大症,尿道狭窄,腹圧性尿失禁がある。
1190疾患を網羅した最新版
1252専門家による 私の治療 2021-22年度版 好評発売中
PDF版(本体7,000円+税)の詳細・ご購入は
➡コチラより




























