お知らせ
中川俊男日本医師会長インタビュー「COVID-19パンデミックで見えてきた医療の課題」【日本医事新報創刊100年記念特別企画】

有事の実力は平時の余力
─患者対応で日本の医療提供体制が功を奏した部分はありますか。
中川 日本の医療提供体制は、他の先進諸国に比べて病床数に少し余裕があったから、コロナ病床への転用などがスムーズに進んだ面があります。新興感染症は有事。有事の実力は平時の余力ですから。
もう一つ忘れてはならないのは、日本の医療従事者の使命感の高さ。働き方改革がいわれる中でも、日本の医療従事者はいざというときに献身的に必死で頑張る。それは評価されるべきだと思います。
─一般のマスメディアからは「日本はこれだけ病床数が多いのに、日本医師会はなぜ『医療崩壊』などと言うのか」といった批判が出ています。
中川 私たちが言う「医療崩壊」は「必要な時に適切な医療を提供できない・受けられない」ということです(図表2)。「まだコロナ患者を受け入れていない病院がたくさんあるから医療崩壊じゃないだろう」と言う人がいますが、それは違います。医療崩壊は「点」で起こる。「面」で起こった時に医療壊滅になる。医療壊滅していないから医療崩壊ではないとは言えません。

メディアには医療の専門誌から一般紙・大衆週刊誌までいろいろなレベルがありますが、一般紙・大衆週刊誌は、混乱が起きた時にスケープゴートを作って誰が悪いという報道をする傾向がある。
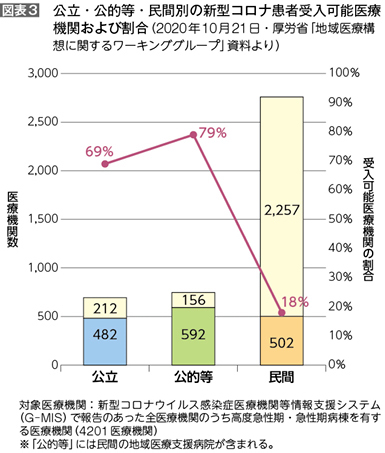
当初は「政府が悪い」と言っていましたが、厚労省の地域医療構想に関するワーキンググループで「公立・公的等・民間別の新型コロナ患者受入可能医療機関」のグラフ(図表3)が出てから、「民間病院はなぜ協力しないのか」「病床数が多い日本でなぜ医療崩壊なんだ」「外国は医療崩壊などと騒いでいない」という論調が強くなりました。
「全員コロナをやれ」はあり得ない
欧米諸国は騒いでいないのではなく、昨年の第一波から医療崩壊なんです。G7でドイツはそこそこ持ちこたえてきましたが、昨年の秋頃から完全な医療崩壊が起き、いまは火葬が間に合わないほどの状態になっています。欧米では医療崩壊の段階などとっくに過ぎ去っている。その中で日本はいままで持ちこたえてきたということは明確にしたい。
「民間病院がコロナ患者を受け入れない」と言いますが、医療提供体制を崩壊させないためには、通常の医療がしっかり行われた上で、COVID-19の診療が進められなければならない。患者数は圧倒的に通常の医療のほうが多いのだから、「全員コロナをやれ」というのはあり得ないし許されることではありません。
そもそもCOVID-19の診療が可能な医療機関はそれほど多くはない。ゾーニングの問題で病棟がたくさんある病院でなければならないし、一定レベル以上の専門性を持った医師・看護師が十分いなければならない。それらを考えれば、おのずと大病院になります。
大病院は公的しかやっていないわけではなく、多くの民間の大病院がCOVID-19に対応しています。ワーキンググループの資料では、「公立」「公的等」は受入可能医療機関の割合が70%前後であるのに対し、「民間」は18%となっていますが、中小の民間病院の多くは急性期病棟が1~2棟しかなく、COVID-19患者を受け入れたらすべての医療ができなくなります。
民間の診療所の先生方も、リスクを冒してPCR検査に協力し発熱外来の診療体制をつくるなど非常に頑張っています。そのことを忘れてもらっては困ります。
医療計画に新興感染症対策が抜けていた
─日本は、民間の医療機関が急性期・慢性期を含め医療のベースを支えているからこそ、コロナ対応で公的・公立との役割分担を進めやすい面があると。
中川 その体制が功を奏したと思います。
ただベストな体制だったわけではなく、例えば医療計画の5疾病・5事業に新興・再興感染症が入っていないという問題がありました。私は副会長の時から追加すべきだと主張してきましたが、ようやく、医療計画の記載事項に「新興感染症等の感染拡大時における医療」を追加して5疾病・6事業にする方向で話が進んでいます。
過去に新興感染症を経験した時に、結果的に大ごとにならずに済んだのを幸いに、今回のような事態が起こることを想定した体制づくりをしてこなかったという反省点はあると思います。
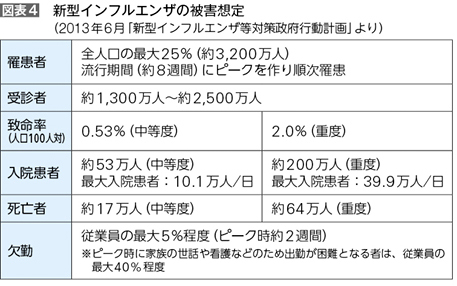
─2009年の新型インフルエンザ流行を踏まえて、厚労省は新型インフルエンザのパンデミックが起きた時の被害想定で何十万人もの死者が出ることを予想していたはずですが(図表4)、それよりもはるかに被害の少ない状況で今回のような混乱が生じるのは、事前の対策に足りない部分があったからでしょうか。
中川 昨年3月にはマスクすらない状態に陥った。COVID-19はいつか収束すると思いますが、この教訓を忘れてはいけません。










































