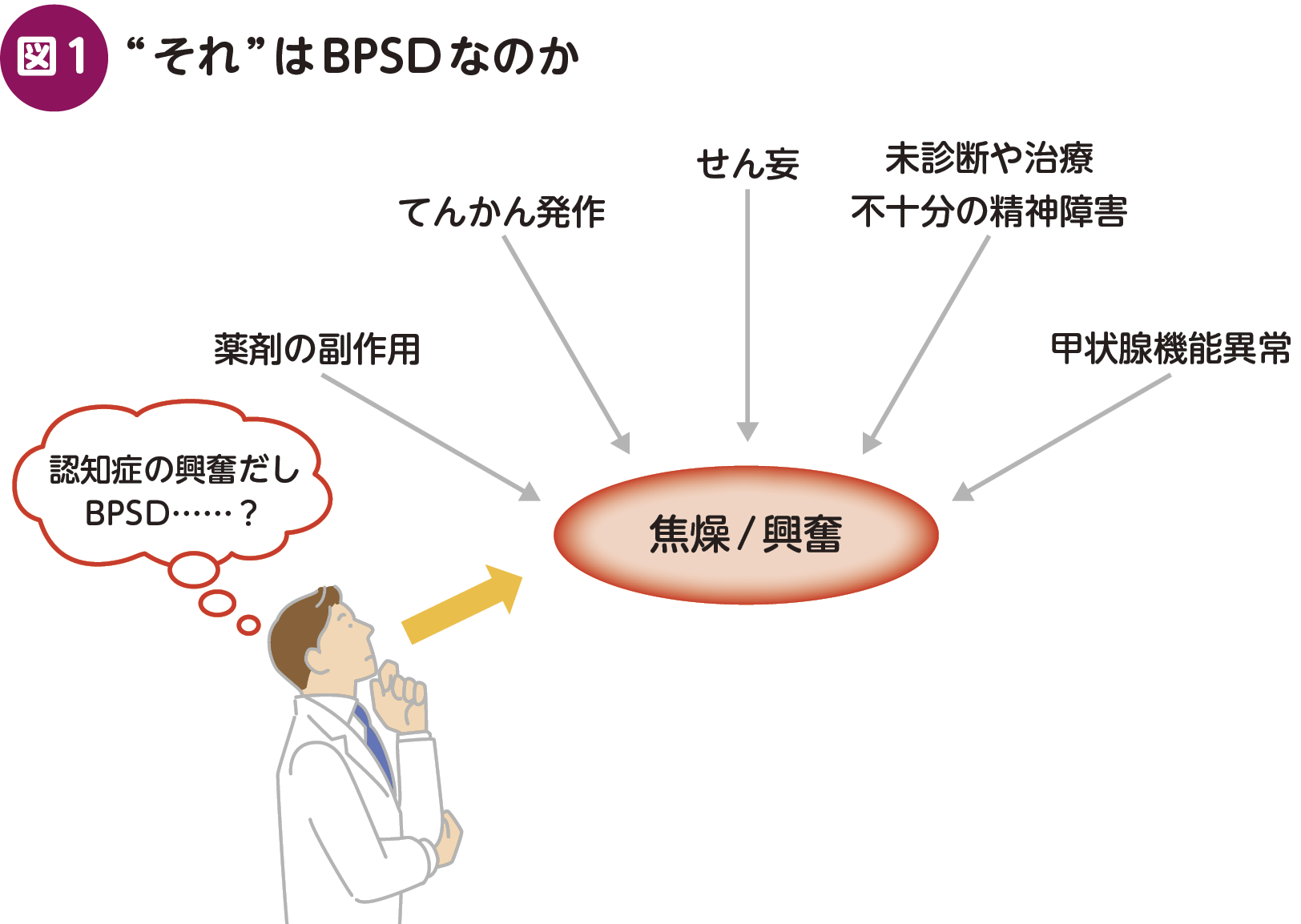
❶ BPSDとは言うけれど
認知症を有する患者が興奮/焦燥を示した際,治療者が行動・心理症状(be-havioral and psychological symptoms of dementia:BPSD)と考えたくなるかもしれない。しかし,それらの症状をきたす疾患が数多くあるのは論ずるまでもなく,認知症だからと言って鑑別をおろそかにしてはならない(図1)。ただし,鑑別疾患の中にはもともと有していたBPSDと併存したり悪化させたりするものもあるため,“それ”を治療することで完全に症状がなくなるといった教科書的な結果にならないことも,残念ながら多い。
「我々が遭遇している症状は本当にBPSDなのだろうか」と立ち止まり,上述の身体疾患/精神障害然り,患者の置かれた心理的状況然り,症状の背景を考えるべきである。そして,それぞれに応じた薬剤治療やケアを試みる。これは当たり前のことなのだが,認知症という枕詞がつくと軽視されがちになるのも事実である。もちろん,その“背景”は暫定的なものであり,仮説にすぎない。つまり更新の余地を十分に残すべきであり,暫定的な背景に固執することほど愚かなことはないだろう。
❷ BPSDに対する基本的な理解
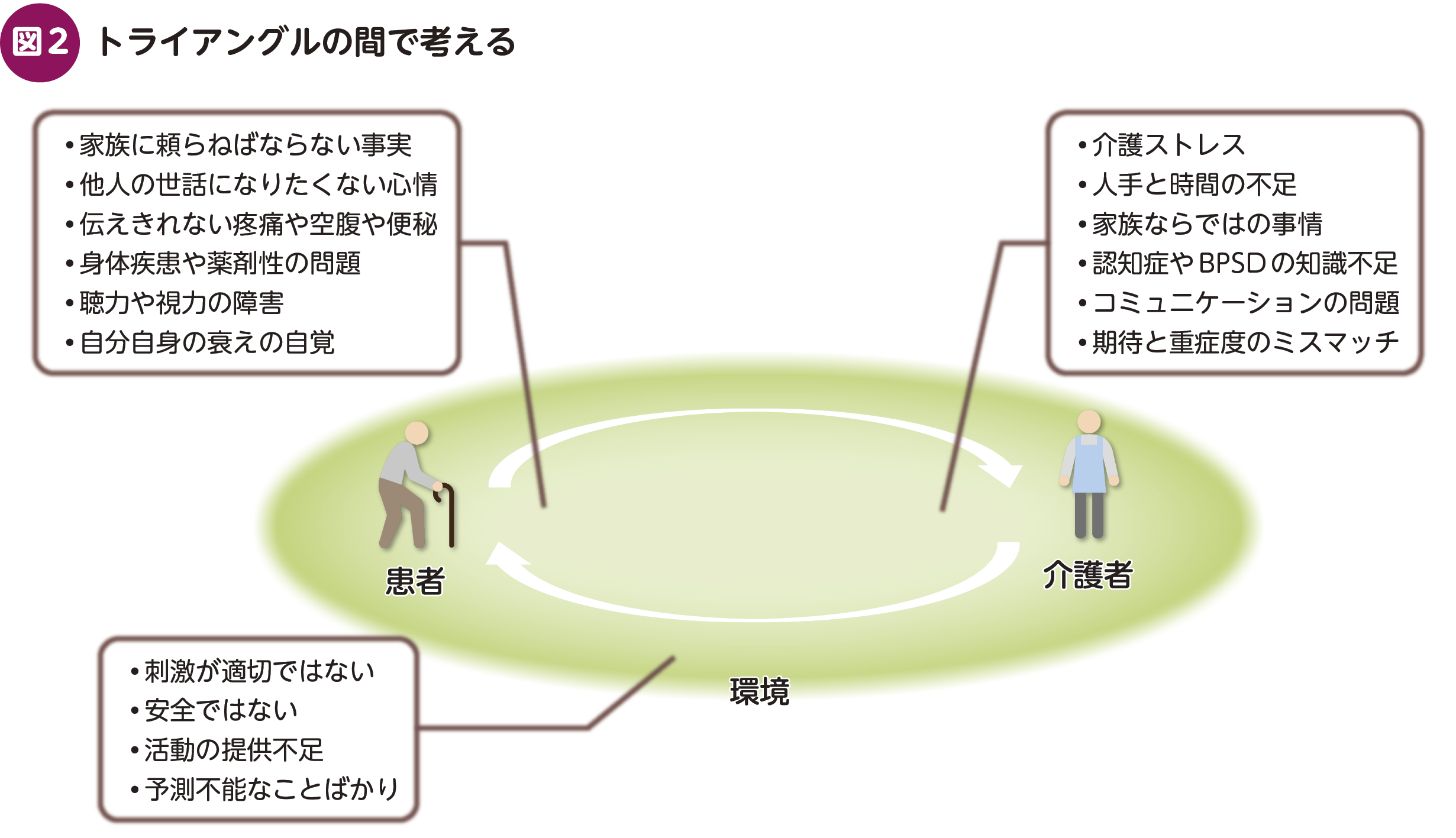
BPSDはいくつかの因子にまとめることができる。アルツハイマー病を対象にした試験ではhyperactivity(興奮/焦燥,脱抑制,易怒性),affect(抑うつ,不安),psychosis(幻覚,妄想),apathy/vegetative(アパシー,食行動異常,夜間行動異常)に分類できると報告しており1),本稿はそれに準じ,中でも代表的な症状をピックアップする。これら症状は患者のみに原因があるわけではなく,患者,介護者,それを取り巻く環境,その間から聞こえてくる不協和音なのだと,まずは理解したい(図2)。
しかし,そうであっても薬剤を必要とする場面は非常に多いだろう。薬剤治療を“悪”とする風潮は依然として拭えないのだが,それは裏を返せば介護者に対して呪いにもなる。たとえばユマニチュードはメディアで扱われた際,以下のように紹介された2)。
“「見つめる」「話しかける」「触れる」「立つ」を基本に,“病人”ではなく,あくまで“人間”として接することで認知症の人との間に信頼関係が生まれ,周辺症状が劇的に改善するという。「入浴のたびに大声を上げていた認知症の母から『ありがとう』と言われた」「寝たきりの祖父が歩くことができた」など,家族からは驚きの声も寄せられ,在宅ケアに活かそうという取り組みも始まっている”
ユマニチュード自体を否定する気は毛頭ないが,その効果が上記のようにあまりにも強調されると,BPSDを示し続ける患者を抱える家族は「患者を人間として扱っていない」と言われる危険性を孕んでいるのである。抜き差しならない状況に陥ると,良い変化は生まれにくくなる。しかし,薬剤を使用することによってそこに小さな風穴でも開けることができれば,状況は好転する可能性がある。薬剤の使用を“悪”と断定することは簡単で一定の支持を集めるだろうが,BPSDが改善しない責任を介護者に押しつける残酷な行為もまた簡単になされるということを,治療者は忘れてはならない。実のところ,心理社会的介入が抗精神病薬の使用を減らせるとは明確に言いがたいとも指摘されている3)。
❸ ニューロンの脱落を知る
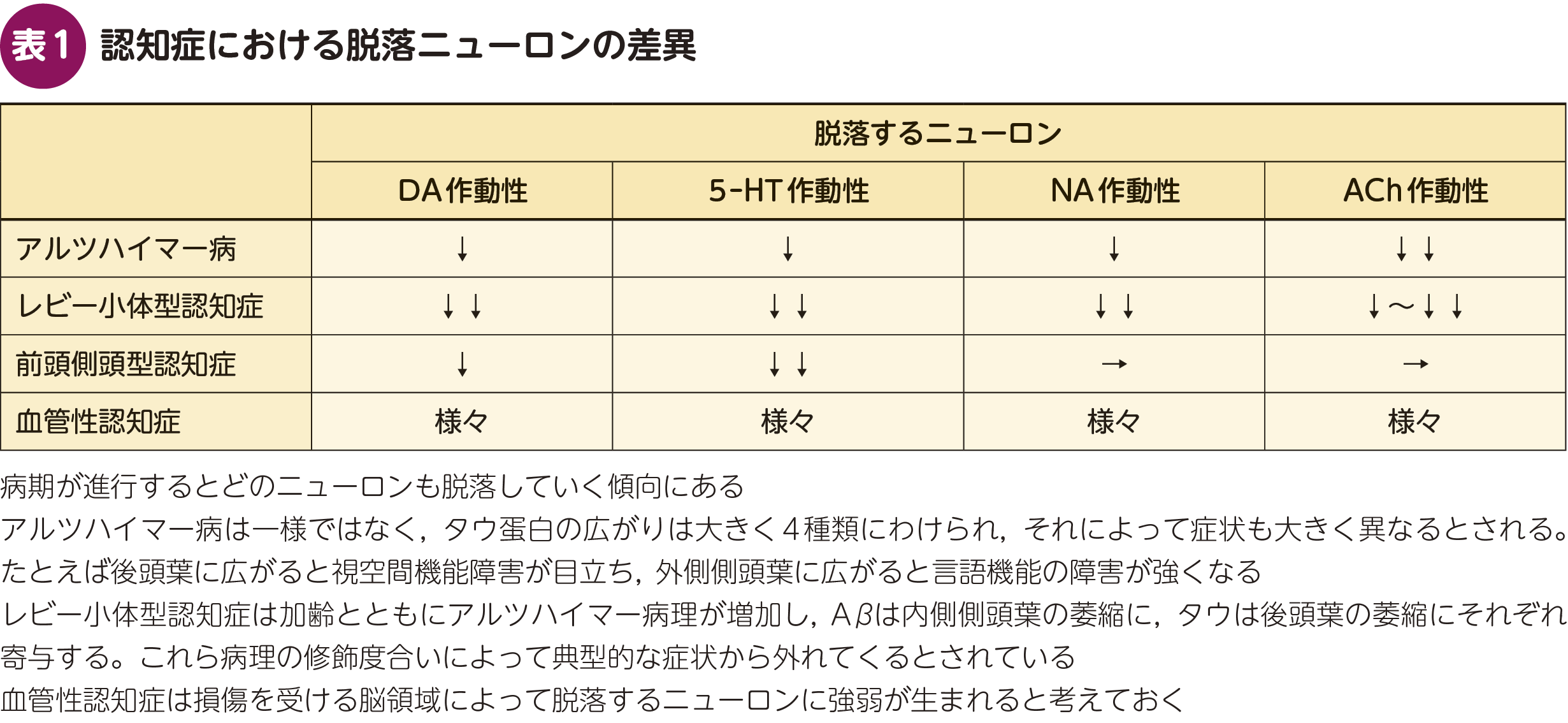
BPSDに限らず,認知症への薬剤治療の臨床試験はアルツハイマー病を対象にしているものが多い。しかしながら,それをすべての認知症に置換可能なわけではなく,たとえば前頭側頭型認知症はセロトニン作動性ニューロンが早期から脱落する一方,コリン作動性ニューロンは比較的保たれる。そして,アルツハイマー病やレビー小体型認知症でさえもその進行は一様ではなく,いくつかのサブタイプにわかれる。脳血管障害は多くの認知症に認められるが,損傷部位や程度は様々であり症状に多くの色を添える。以上から,変性を受ける脳領域や呈する症状は,病名で固定されるものではないことがわかるだろう。
(1) 代表的な神経伝達物質作動性ニューロンの投射先
このような限界はあるが一定の知見は集積されており,それを活かしてBPSDへの薬剤選択は基本に立ち返りたい。すなわち,ドパミン(DA),セロトニン(5-HT),ノルアドレナリン(NA),アセチルコリン(ACh)のうち,どの神経伝達物質を動かせばよいのか,である。
まずは,それぞれの神経伝達物質のニューロンが主にどの脳領域に投射されるのかを見てみよう(図3)。
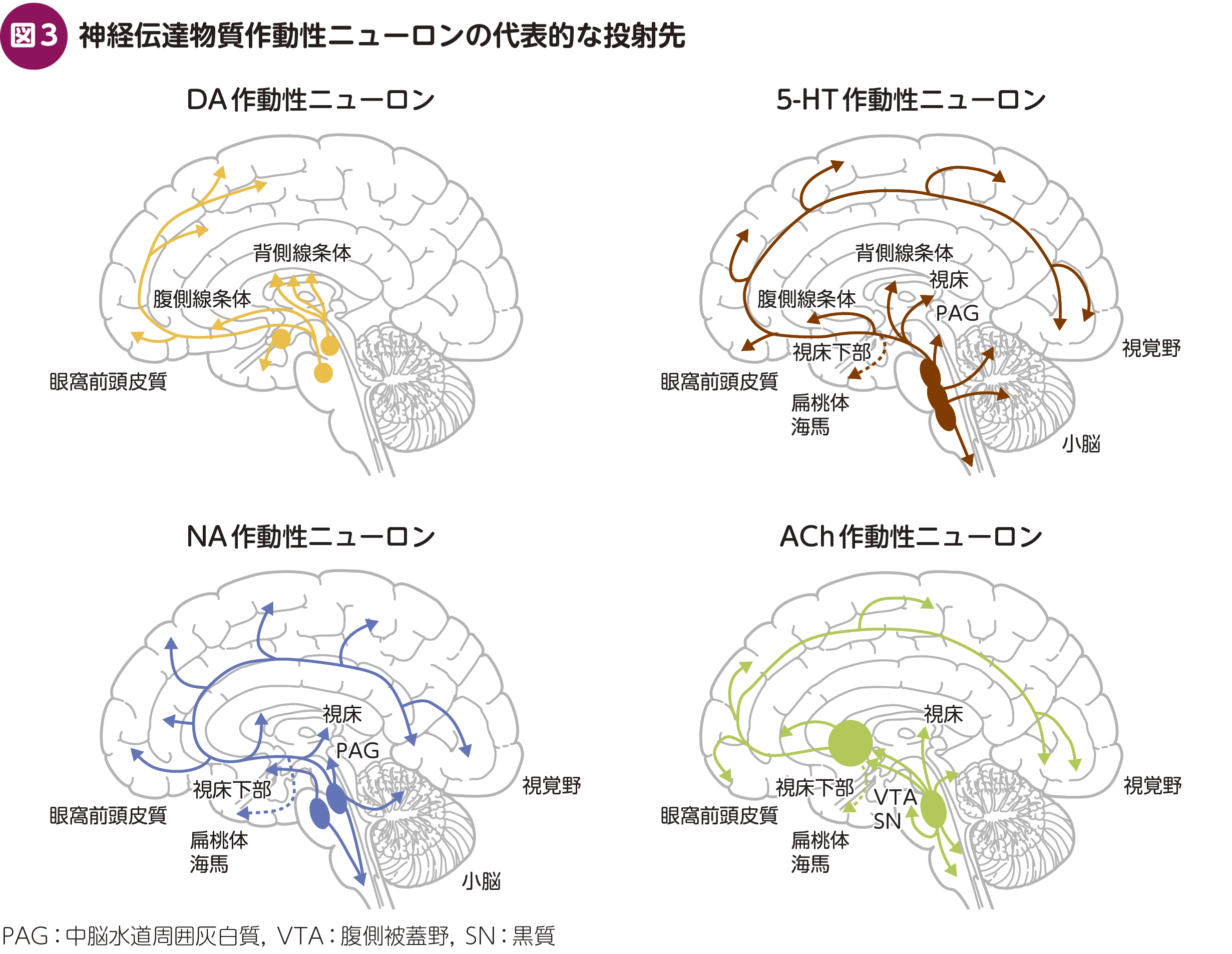
DA作動性ニューロンは中脳の腹側被蓋野や黒質から大脳皮質や腹側~背側線条体に投射する。DAは予測誤差の計算に携わり,報酬であれ嫌悪であれ“目を惹くこと(salience)”を強調し価値判断と動機づけを促し,さらには目的指向性行動そして習慣性行動に関与する。ほか,視床下部から下垂体に投射しプロラクチンの分泌を司り,中脳から視床下部に投射する経路もある。5-HT作動性ニューロンは縫線核から,NA作動性ニューロンは青斑核に代表される脳幹から,ACh作動性ニューロンは背外側被蓋核や脚橋被蓋核や前脳基底部から,それぞれ脊髄や脳の広範な領域に投射する。それらは睡眠と覚醒,自律神経活動,記憶,注意,衝動制御,感情などに関与するが,神経伝達物質の個性としていくらかの強弱が認められ,それを薬剤選択の際に考慮する。なお,5-HTはその受容体が実に様々なニューロンに発現しており,作用する部位によってその働きはかなり異なる。ACh作動性ニューロンは介在ニューロンとして基底核に存在しその働きの調節を行い,さらに大脳皮質の抑制性GABA作動性介在ニューロン上にはα7nACh受容体やM1受容体などが発現し,覚醒や感覚ゲーティングに関与している。
(2) 脱落ニューロンの差異
ここで,いくつかの認知症における脱落ニューロンの差異を表にしてみよう(表1)。もちろん病期によって異なるが,早期に脱落するもの,そしてより特徴的なものを挙げた。異常蛋白の脳内への波及は同一疾患においても多様であり,それが症状のバラエティにつながることも忘れてはならない。また,脱落するのであればそのニューロンの働きが落ちると考えたくなるが,実は複雑であり代償機構や相互作用も考えなければならない。たとえば,あるニューロンAが脱落しても,それを抑制するニューロンBがより脱落することで,結果的にニューロンAが興奮することもある。次の項目では,それも説明しながら薬剤について考えてみよう。